Contents
Six things you need to know about how vaccines fight antimicrobial resistance
疫苗可以阻止感染,并且可以阻止不必要地使用抗微生物药物;Wellcome 报告概述了我们现在需要的数据类型。
- 1 七月 2025
- 由普里亚·乔伊
-
疫苗接种是对抗抗菌素耐药性 (AMR) 的关键干预措施,但其潜力在全球范围内仍未得到充分开发。
疫苗的作用是预防药物敏感和耐药性感染,从而减轻 AMR 相关疾病的总体负担。
现有疫苗和新疫苗每年可避免超过五十万例与 AMR 相关的死亡,节省 300 亿美元的医院费用,并每年减少 25 亿剂抗生素的使用。
这种双重作用意义重大:通过预防感染,疫苗降低了对抗微生物药物的必要性,而抗菌药物是耐药性发展的主要驱动力。
世界卫生组织估计,现有疫苗和新疫苗每年可避免超过五十万例与 AMR 相关的死亡,节省 300 亿美元的住院费用,并每年减少 25 亿剂抗生素使用。
尽管有这些令人信服的数字,并且 87% 的国家抗微生物药物耐药性行动计划中已纳入疫苗接种,但由于卫生优先事项相互竞争、资源有限以及免疫接种和 AMR 策略整合不足,实施往往滞后。
为了生成关于疫苗接种对 AMR 影响的有力证据,Wellcome Trust 于 2019 年发起了提案征集活动,最终有 13 个项目获得资助,重点关注不同的环境、病原体和实验方法。
在一份新报告中,Wellcome 总结了其中 11 个项目跨越多种疫苗和环境产生的新原始证据,这清楚地表明疫苗对 AMR 的影响是复杂的。该报告就如何生成改进数据以及迫切需要什么提供了关键建议。
报告强调,疫苗不仅应被视为疾病预防工具,还应被视为抗微生物药物耐药性控制的重要组成部分,能够为子孙后代保持抗生素疗效。
它们的广泛影响,影响耐药菌株和敏感菌株,这意味着即使疫苗覆盖率的逐步增加也可以产生巨大的公共卫生益处。
1. 疫苗通过多种途径缓解 AMR
它们直接预防由耐药病原体引起的感染,从而降低难以治疗的疾病的发生率。间接地,通过降低总体感染负担,疫苗减少了对抗生素的需求,这反过来又减少了导致耐药性的选择压力。然而,这些影响的幅度和一致性是高度可变的。
Wellcome 研究表明,在危地马拉,轮状病毒和肺炎球菌结合疫苗 (PCV) 疫苗接种与肠道中广谱头孢菌素耐药肠杆菌的患病率降低有关;这似乎主要是通过相关临床综合征的减少而不是抗菌药物的使用减少来介导的。
马拉维一项正在进行的整群随机研究发现,改良的 PCV13 方案 (2 +1) 和 RTS,S/AS01 疟疾疫苗都与幼儿抗菌药物使用减少和耐药细菌分离株减少有关;然而,使用疟疾快速诊断检测与抗菌药物处方的可能性增加有关。目前尚不清楚是什么导致了这种情况,但可能是在疟疾检测呈阴性且仍然发烧后,抗菌剂似乎是最好的选择。
例如,伤寒和肺炎球菌疫苗已证明 AMR 减少,但这种关系因血清型替代(非疫苗菌株填补生态位)和当地处方实践等因素而变得复杂。
2. 疫苗对 AMR 影响的一些证据比其他证据更有力
该报告强调,疫苗接种对 AMR 的影响是由复杂的“影响途径”介导的,其中包括微生物种群动态、人类行为、卫生系统设计,甚至经济激励措施。
这种复杂性意味着疫苗使用与 AMR 的可衡量减少之间很少有直接的线性关系(见图)。
因此,政策制定者和研究人员在评估疫苗接种对 AMR 结果的可能影响时,必须考虑当地情况,包括病原体流行率、疫苗覆盖率和卫生系统因素。
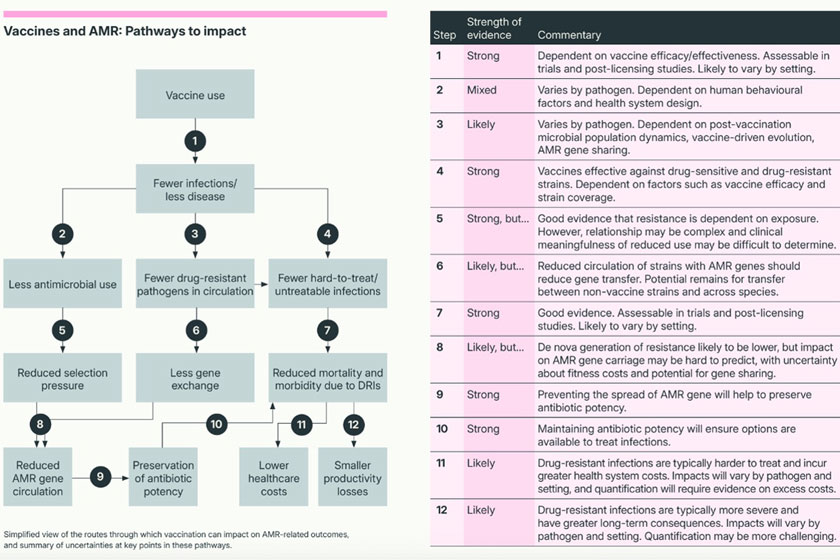
3. 迫切需要关于疫苗对 AMR 影响的有力、实用的证据
虽然建模研究为疫苗对 AMR 的潜在影响提供了有价值的估计,但迫切需要更多实证、真实世界的数据,尤其是来自 AMR 负担通常最重的低收入和中等收入国家 (LMIC)。
报告中回顾的 Wellcome 资助项目涵盖了广泛的环境、病原体和方法,揭示了疫苗接种、抗菌素使用和 AMR 之间关系的显著复杂性。例如,对流感、伤寒、肺炎球菌、疟疾和腹泻病的研究表明,疫苗可以减少抗生素处方,但效果不一致,并受当地卫生系统因素、诊断实践和患者行为的影响。
此外,即使观察到抗生素使用或 AMR 基因流行率的减少,这些变化的生物学和临床意义也并不总是很清楚。该报告强调了将 AMR 终点嵌入疫苗试验和观察性研究的重要性,以及加强监测系统以产生强有力的、针对具体情况的证据,为政策和实践提供信息。
4. 研究设计和指标需要标准化
综合疫苗对 AMR 影响的证据的一个主要障碍是结果测量、研究设计和分析方法缺乏标准化。
目前,研究使用各种各样的指标来评估对抗菌素使用和 AMR 基因的影响,因此很难比较结果或进行荟萃分析。
Wellcome 报告呼吁与新兴框架更加一致,例如世界卫生组织对评估疫苗对 AMR 影响的研究的考虑,其中推荐了标准化方案和优先结果测量。标准化将有助于跨研究的数据汇总,提供更强有力的政策指导,并有助于确定疫苗对 AMR 影响最大的领域。
该报告还强调需要国际合作来制定和实施这些标准,以及对监控基础设施的投资,特别是在资源有限的环境中。通过采用通用的指标和方法,全球卫生界可以加速生成可作的证据,并支持就疫苗使用进行 AMR 控制做出更有效的决策。
5. 证据生成应优先考虑病原体和/或最能影响政策的环境
并非所有疫苗或病原体都具有相同的 AMR 影响潜力,并且研究和实施资源有限。该报告建议优先为病原体和 AMR 结果可能对政策决策产生最大影响的环境生成证据。
通过关注高影响情景并将 AMR 考虑因素纳入疫苗投资策略,政策制定者可以做出更明智的决策,从而最大限度地提高公共卫生效益并帮助遏制耐药性的传播。
这包括疾病负担或疫苗效力处于临界水平的情况,而 AMR 益处的有力证据可能会使天平向有利于疫苗引入的方向倾斜。
它与因耐药性而治疗选择有限的病原体(例如淋病或志贺氏菌)或疫苗可以显著减少抗生素使用的情况尤其相关。
该报告还强调了使研究与政策制定者需求保持一致的重要性,包括经济分析和综合征数据,以确保证据既相关又可作。
通过关注高影响情景并将 AMR 考虑因素纳入疫苗投资策略,政策制定者可以做出更明智的决策,从而最大限度地提高公共卫生效益并帮助遏制耐药性的传播。
6. 政策决策需要与真实世界临床管理相一致的证据
要使疫苗和 AMR 的证据影响政策,必须以反映抗生素实际处方方式和临床护理方式的方式呈现。在许多情况下,尤其是在诊断能力有限的情况下,抗生素是根据综合征表现(如发热或腹泻)开具的,而不是根据确诊的病原体诊断开具的。
该报告表明,在临床综合征的背景下呈现 AMR 数据,而不仅仅是针对单个病原体,可以更好地为决策提供信息并与现有临床指南保持一致。这种方法承认医疗保健服务的现实以及在资源有限的环境中实施病原体特异性干预措施的挑战。
此外,将 AMR 终点整合到疫苗试验中并加强监测系统将有助于生成国家和全球利益相关者所需的可作、针对具体情况的证据。通过预测政策制定者的证据需求并相应地设计研究,研究人员和资助者可以降低政策惰性或实施延迟的风险,并确保疫苗接种的全部公共卫生价值得到认可和实现。
Hits: 43
