Neonatal Immunology
介绍
与身体其他许多系统一样,免疫系统在出生时功能尚未完全发育成熟,因此我们更容易受到感染。同时,出生这一行为——从子宫的无菌环境进入更广阔的世界——也使我们接触到一系列从未遇到过且缺乏防御能力的病原体。为了弥补免疫系统发育不成熟的这段时期,降低感染风险,母亲会将被动免疫保护传递给婴儿,主要以抗体的形式。
与成人相比,婴幼儿时期的免疫反应较弱。这部分是由于子宫内的免疫抑制环境造成的。但推测而言,这也可能是对婴幼儿时期接触大量新抗原的一种适应。免疫反应受到精细调控,以确保适当的免疫水平,同时避免对良性或无害抗原产生炎症反应。由于婴幼儿时期接触的新抗原更多,因此免疫反应可能倾向于抑制。
免疫反应的减弱会导致对病原体的易感性增加,并降低对成人有效的疫苗的免疫反应,因此需要研究婴儿专用配方。新生儿免疫反应功能的改变也可能影响日后哮喘和过敏的发生发展。
重要性
每年有五百万婴儿在出生后的第一年夭折,其中一百五十万例死于感染。最常见的死因是呼吸道感染和腹泻。令人遗憾的是,目前的疫苗在婴幼儿时期的有效性不如在成人时期。
免疫系统的发育
在许多方面,我们与生俱来的免疫系统是孕期免疫环境的产物。为了维持胎儿的生存,母亲需要忽略胎儿的同种异体抗原(其中一半抗原来自父亲,因此是外源性的)。这导致孕期免疫抑制/调节的局面,并延续到生命早期。(更多关于细胞发育的信息,请参见: 胸腺中的 T 细胞发育 )。
保护力从母亲传递给孩子
母体传递给婴儿的主要免疫保护成分是抗体。抗体通过胎盘经由新生儿 Fc 受体(FcRn)传递给胎儿。抗体也通过母乳传递给婴儿。传递的主要免疫球蛋白类别是 IgA,传递的 IgA 作用于黏膜表面,能够阻止病原体入侵。此外,母体还会传递其他重要因子,包括补体和共生菌群——这些因子可能在日后生活中提供预防哮喘和过敏的保护(参见: 补体系统 )。
新生儿免疫系统的特征
模式识别 : 新生儿对病原体相关分子模式(PAMPs)的反应较成人降低。然而,模式识别受体(PRR)的表达水平却相似。信号转导分子(例如干扰素反应因子 3 – IRF3)的功能似乎有所降低。这导致关键炎症介质(例如白细胞介素-12 (IL-12) 和干扰素-α (IFNα))的产生减少。PRR 功能随时间推移而增强,且增强程度与出生后的时间成正比,而非与胎龄成正比,这表明 PRR 功能受环境影响和母体因素消除的调控。
T 细胞反应 : 新生儿 T 细胞反应存在明显的偏向辅助性 T 细胞 2(Th2)的特征。这与新生儿抗原呈递细胞(APC)产生的 IL-12 和 IFNα减少有关。这可能影响生命早期对各种抗原的免疫反应,甚至可能诱发过敏反应。
B 细胞反应 : 生命早期抗体生成减少,尤其是对多糖抗原的抗体反应减弱。这对于新生儿极易感染的细菌感染而言是一个特别严重的问题。抗体生成不足与多种因素有关,包括 T 细胞辅助作用减弱、滤泡树突状细胞和生发中心数量减少,以及 CD40 配体家族成员信号传导减弱。
新生儿免疫反应的下游效应
新生儿免疫反应的不成熟会对三个重要方面产生影响:
1. 易感性增加 。婴儿早期对病原体的识别能力较弱,因此病原体更容易侵入宿主。新生儿也缺乏经验,没有针对感染的免疫记忆。
2. 疫苗效力降低 。与感染类似,疫苗抗原作为外来物质的识别能力下降,意味着疫苗诱导的保护性记忆反应减弱。此外,母源抗体也可能掩盖疫苗的关键表位。
3. 哮喘和过敏症的发生发展 。T 细胞反应的 Th2 偏向被认为是早期生活中对特定抗原产生过敏反应的驱动因素。
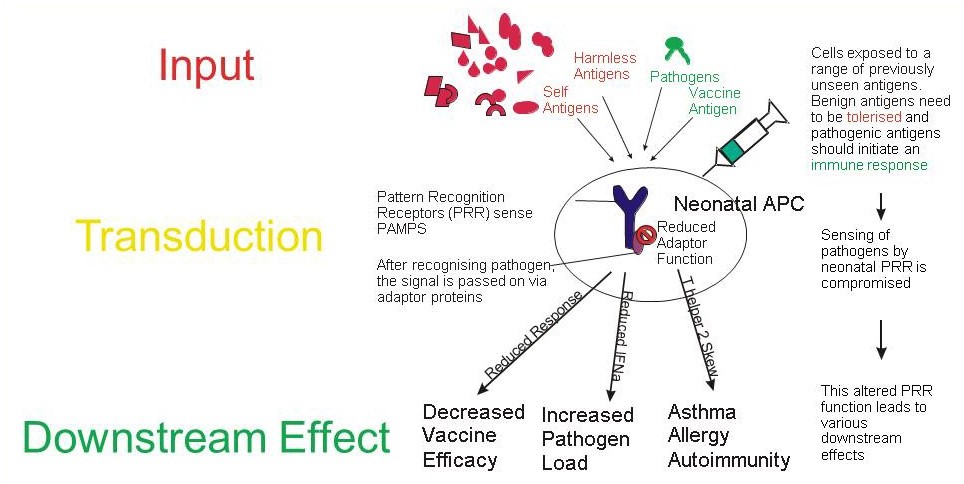
新生儿免疫系统会接触到大量此前未曾见过的抗原。这些抗原大多是良性的,因此应该被免疫耐受,但有些是危险的,因此应该会诱发免疫反应。新生儿的抗原呈递细胞(APC)对各种来源(自身、良性、致病性、疫苗)的抗原识别能力均有所下降。这种下降是由模式识别受体(PRR)或其衔接分子介导的。这会导致对这些抗原的免疫反应减弱,并影响疫苗效力、疾病易感性,而且可能通过使免疫反应偏向 Th2 型,进而影响哮喘和过敏的发生发展。
© 本作品的版权归作者所有。
本文于2022年更新。
Hits: 11
