Pertussis in the United States: Recognizing the Resurgence and Protecting Vulnerable Patients
什么是百日咳?
百日咳(也称百日咳杆菌感染)是由百日咳杆菌引起的一种传染性极强的急性呼吸道感染。 [1,2] 该病对婴幼儿尤其严重,婴幼儿是百日咳住院和死亡的主要原因,但任何年龄都可能发生临床症状。 [2,3]
典型的百日咳通常经历三个不同的临床阶段:卡他期、阵发期和恢复期。卡他期以鼻塞(鼻黏膜炎症)、轻微间歇性咳嗽和低热为特征。随后进入阵发期,其特点是痉挛性咳嗽,可能伴有咳嗽后呕吐和特征性的吸气性鸡鸣音。在恢复期,症状逐渐消退;该阶段通常持续7至10天,但也可能持续数月。
百日咳的病程发展具有一定的规律性,但可能导致严重的后遗症,包括永久性残疾甚至死亡。并发症通常分为肺部并发症、神经系统并发症和营养并发症。肺部并发症最为常见,包括间质性肺炎和肺泡性肺炎;在严重病例中,可能发展为呼吸衰竭。死亡病例的病理学检查显示肺部存在广泛的炎症细胞浸润、纤维素性水肿以及大量百日咳杆菌 。 [3] 肺动脉高压也可能发生,尤其会导致婴儿死亡。 [3,4] 在肺炎或其他肺部并发症康复的患者中,长期肺部后遗症并不常见。 [3]
就神经系统并发症而言,剧烈咳嗽及其导致的缺氧可引起急性脑病和/或颅内出血。在百日咳相关脑病患儿中,约三分之一在急性期死亡,另有三分之一存活但遗留不可逆的脑损伤。百日咳相关脑病的潜在机制尚不明确,可能的致病因素包括阵发性咳嗽引起的缺氧、点状颅内出血、低血糖、代谢紊乱或直接毒性作用。
咳嗽阵发和咳嗽后呕吐可能导致喂养困难,进而引发营养并发症。其他并发症包括结膜下出血、鼻出血、面部水肿和舌溃疡。由典型细菌病原体引起的中耳炎也较为常见。 [3]
百日咳杆菌主要通过咳嗽或打喷嚏产生的呼吸道飞沫传播,传染性高峰期出现在卡他期和早期阵发期。抗生素治疗既可用于控制症状,也可用于限制传播。
百日咳在儿童群体中有多严重?
婴儿,尤其是 6 个月以下的婴儿,最容易发生百日咳并发症。根据美国疾病控制与预防中心(CDC)的数据,2000 年至 2017 年间,所有百日咳患者中有 13.2%发展为肺炎,6 个月以下婴儿中这一比例为 18.6%。同期,CDC 记录了 307 例百日咳相关死亡病例,其中 2 个月以下婴儿占 84%。 [5] 婴儿百日咳病死率约为 2%。总体而言,婴儿占所有百日咳相关死亡病例的 96%。 [4]
百日咳有哪些症状?
百日咳的典型临床病程分为三个阶段。然而,患者的临床表现会因年龄和免疫接种情况而异,并非所有患者都会经历典型的阶段性进展。
卡他期: 持续 1 至 2 周,以非特异性上呼吸道症状为特征,包括乏力、干咳、流涕和流泪。此期间通常无发热或仅有轻微发热。 [6] 这也是传染性最强的时期。 [4]
阵发期: 通常持续 1 至 6 周,但最长可达 10 周。患者在一次呼气过程中会反复出现快速咳嗽。 [6] 这些阵发性咳嗽后可能伴有特征性的吸气性“鸡鸣”声,并常伴有咳嗽后呕吐、紫绀和明显疲乏。 [4,6] 呼吸暂停可能发生,尤其是在年轻患者中。 [4,6,7] 反复咳嗽可导致胸腹疼痛以及巩膜出血。在咳嗽间歇期,患者可能无症状。此阶段的实验室检查结果通常显示白细胞增多伴淋巴细胞增多,随着病情进展,可能会出现体重减轻。 [6]
恢复期: 症状逐渐改善,咳嗽的频率和严重程度降低。然而,咳嗽可能持续 2 至 4 周 [6] ,在某些情况下,甚至持续数月。 [7] 患者可能更容易发生后续呼吸道感染,从而引发反复咳嗽。 [6,7]
在婴儿中,非典型表现很常见,可能无发热。 [4] 在疾病早期,受累婴儿可能看起来相对健康,并出现类似病毒性上呼吸道感染的非特异性症状。 [7] 典型的阵发性咳嗽和吸气性“鸡鸣”也可能缺失;然而,呼吸暂停很常见。可出现显著的白细胞增多,白细胞计数可达≥100,000 个/mm³,淋巴细胞增多的程度与不良预后相关。婴儿出现极度淋巴细胞增多应高度怀疑百日咳。 [7]
近年来百日咳的发病率为何上升?这会对社区和个人造成哪些风险?
20 世纪 40 年代末,美国引入白喉、破伤风和全细胞百日咳联合疫苗(DTwP)后,百日咳病例迅速下降(图)。 [7]
图. 1922 年至 2024 年美国报告的百日咳病例数 [7]
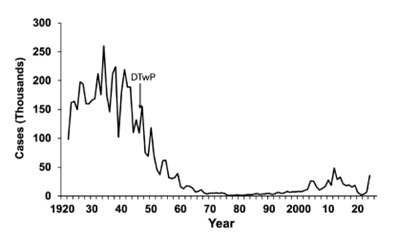
此外,如上图所示,百日咳报告发病率在新冠疫情期间及疫情结束后立即下降,这可能反映了广泛的缓解措施,例如佩戴口罩、保持社交距离和远程教学,这些措施减少了呼吸道病原体的传播。 [7,8] 此后,病例数反弹,在某些年份甚至超过了疫情前的水平,每年报告病例超过10,000例。 [8] 2024年,报告病例超过35,000例。 [7] 虽然此后病例数开始下降,但2025年的数据显示,发病率仍然高于疫情前的水平。 [8] 这种情况在美国以外也同样存在:疫情后,全球百日咳发病率上升,多个大洲都报告了疫情暴发。 [7,9] 在欧洲,2022年至2023年,病例数从每百万人4.7例增加到每百万人104.4例。 [9]
百日咳在全球范围内的卷土重来反映了多种因素的共同作用。 [9] 20 世纪 90 年代,由于担心疫苗不良反应,标准的全细胞百日咳疫苗被无细胞百日咳疫苗所取代。 [3] 虽然无细胞疫苗的反应原性要低得多,但它们诱导的免疫反应更有限且更不持久。 [3,7] 此外,无细胞疫苗不能预防百日咳杆菌的定植 [10] 或传播,这使得接种疫苗的人可能成为无症状的传染源(即,接种疫苗可以预防百日咳,但并非总能预防感染和传播)。 [7,10] COVID-19 大流行通过扰乱常规儿童免疫接种服务并造成免疫缺口,加剧了这些脆弱性。 [9] 社会交往的恢复,加上未接种疫苗人群的增加和免疫力的减弱,导致百日咳传播显著增加。 [7,9]
百日咳患病率的上升对个人和群体都构成了重大风险,其中婴儿承受着最严重的疾病负担, [2,3] 而青少年和成年人则日益成为传播源。 [10]
目前对婴幼儿、儿童和成人的疫苗接种建议是什么?
自美国卫生与公众服务部于2026年1月发布更新的儿童免疫接种计划以来,百日咳疫苗接种建议一直没有改变。 [11,12]
2 个月至 6 岁儿童: 接种 5 剂白喉、破伤风和无细胞百日咳(DTaP)疫苗,分别在 2、4 和 6 个月龄(基础免疫)、15 至 18 个月龄(加强免疫)和 4 至 6 岁(加强免疫)时接种。
11 至 12 岁青少年: 单剂破伤风、白喉和无细胞百日咳(TDaP)疫苗。 [13]
年龄≥19 岁的成年人 [14]:
- 已完成基础免疫程序并在 10 岁及以上接种过至少 1 剂百白破疫苗(TDaP):此后每 10 年接种一次破伤风和白喉(Td)疫苗或百白破疫苗(TDaP)。
- 已完成基础免疫但未在 10 岁及以上接种 TDaP 疫苗:接种 1 剂 TDaP 疫苗,之后每 10 年接种一次 Td 或 TDaP 疫苗。
- 未接种破伤风、白喉或百日咳疫苗或未完成基础免疫接种:
- 按以下方式完成 3 剂基础免疫程序:1 剂 TDaP(首选作为第一剂),≥4 周后接种 1 剂 Td 或 TDaP,第二剂接种后 6 至 12 个月接种 1 剂 Td 或 TDaP。
- 完成基础免疫接种后,此后每 10 年接种一次 Td 或 TDaP 疫苗。
跨专业医疗团队的关键要点
- 医疗团队应认识到,百日咳的临床表现会因年龄和免疫接种状况而异,婴儿通常表现出非典型特征,例如没有典型的吸气“鸡鸣”声、出现呼吸暂停和明显的白细胞增多;鉴于 6 个月以下的婴儿占百日咳相关住院和死亡病例的大多数,这些发现应引起临床高度怀疑。
- 医疗团队应该意识到,百日咳的近期卷土重来反映了多种因素的汇聚,包括无细胞疫苗与全细胞疫苗相比免疫持续时间较短、无细胞疫苗无法预防定植和传播、与大流行相关的常规儿童免疫接种中断以及人群免疫力减弱,所有这些都扩大了易感人群的范围,增加了传播风险。
Hits: 4
- 关于百日咳
- 百日咳的症状
- 百日咳疫苗
- 关于百日咳(也称百日咳杆菌感染)你需要知道什么
- 百日咳疫苗接种建议
- 百日咳疫苗的类型
- 孕妇接种百白破疫苗
- 百日咳的治疗
- 关于百日咳疾病的趋势
- 百日咳的临床概述
- 百日咳的临床特征
- 百日咳
- 关于对含百日咳成分疫苗有禁忌症的幼儿
- 7 岁及以上儿童和青少年接种 Tdap/Td 疫苗的常规医嘱
- 成人百日咳感染
- 母体百日咳疫苗接种的必要性
- 孕期接种百白破联合疫苗对巴西 1 岁以下儿童百日咳发病率的影响 —— 时间序列分析
- 2012-2013 年英格兰和威尔士孕产妇百日咳疫苗接种对新生儿保护效果的病例对照研究
- 巴西母体百日咳疫苗接种对新生儿的保护效果:一项病例对照研究
- 我的新生儿在儿科医生的候诊室里感染了百日咳
- 美国百日咳疫情:识别疫情反弹并保护弱势患者
