Contents
- 1 第12章:脊髓灰质炎
- 1.1 疾病描述
- 1.2 背景
- 1.3 快速识别的重要性
- 1.4 监测的重要性
- 1.5 疾病减少目标
- 1.6 病例定义
- 1.7 实验室测试
- 1.8 报告和病例通知
- 1.9 接种疫苗
- 1.10 加强监测
- 1.11 病案调查
- 1.12 参考
- 1.12.1 1.最后一例本土野生病毒相关疾病报告十年后美国脊髓灰质炎的流行病学。临床感染疾病1992;14(2):568–79.doi: 10.1093/clinids/14.2.568。
- 1.12.2 2.疾病控制中心。美国的脊髓灰质炎预防:采用灭活脊髓灰质炎病毒疫苗后口服脊髓灰质炎病毒疫苗的序贯接种计划:免疫实践咨询委员会的建议(ACIP). MMWR代表1997;46(RR-3):1–25。
- 1.12.3 3.疾病控制中心。美国的脊髓灰质炎预防:免疫实践咨询委员会的最新建议(ACIP). MMWR代表2000;49(RR-5):1–22。
- 1.12.4 4.疾病控制中心。0至18岁儿童的推荐儿童免疫计划——美国,2010年。Morb莫尔布凡人周代表 2010;58(51):1–4.
- 1.12.5 5.美国儿科学会传染病委员会。预防脊髓灰质炎:常规免疫接种仅使用灭活脊髓灰质炎病毒疫苗的建议。小儿科 1999;104(6):1404–6.
- 1.12.6 6.疾病控制中心。麻痹性脊髓灰质炎——美国,1980-1994. Morb莫尔布凡人周代表 1997;46(4):79–83.
- 1.12.7 7.Prevots DR,Sutter RW,Strebel PM,等。麻痹性脊髓灰质炎报告的完整性,美国,1980-1991。阿奇儿科青少年医学1994;148(5):479–85.土井:10.1001/阿奇佩迪。58601.88686868661
- 1.12.8 8.疾病控制和预防中心。进口疫苗相关麻痹性脊髓灰质炎——美国,2005。Morb莫尔布凡人周代表. 2006;55(4): 97–9.
- 1.12.9 9.明尼苏达州感染疫苗衍生脊髓灰质炎12年后。英国医学杂志. 2011;364 (24):2316–23.
- 1.12.10 10.Trimble R、Atkins J、Quigg TC、Burns CC等。患有严重联合免疫缺陷综合征的移民儿童中的疫苗相关麻痹性脊髓灰质炎和卡介苗病——德克萨斯州,2013年。Morb莫尔布凡人周代表. 2014;63(33): 721–4.
- 1.12.11 11.疾病控制中心。消灭脊髓灰质炎认证——美洲,1994年. Morb莫尔布凡人周代表 1994;43:720–2.
- 1.12.12 12.世界卫生大会。到2000年全球消灭脊髓灰质炎。[第WHA41.28号决议]。瑞士日内瓦:世界卫生组织;1988.
- 1.12.13 13.Plotkin S,Orenstein W,Offit P,Edwards,k .“脊髓灰质炎病毒疫苗-活的”。普洛特金的疫苗。七泰国(Thailand)版本。费城:爱思唯尔,2018。878.打印。
- 1.12.14 14.2009-2010年美国人群中脊髓灰质炎病毒抗体的血清流行率。BMC公共卫生2016;16:721.doi: 10.1186/s12889-016-3386-1。
- 1.12.15 15.Chen RT,Hausinger S,Dajani A,等。市中心学龄前儿童脊髓灰质炎病毒抗体血清流行率:对美国疫苗接种政策的影响。睡衣裤1996:275(21):1639–45.doi:10.1001/JAMA。59860.88868688661
- 1.12.16 16.Prevots R,Pallansch MW,Angellili M,等. 1997-1998年美国4个城市19-35个月低社会经济地位儿童脊髓灰质炎病毒抗体血清流行率。第158号摘要。在第39届抗微生物剂和化疗跨学科会议上发表;加州旧金山;1997年9月26日至29日。华盛顿DC:美国微生物学会;1997.
- 1.12.17 17.Foote FM,Kraus G,Andrews MD,等:《一所私立学校的脊髓灰质炎暴发》。连接医疗 1973:37(12):643–4.
- 1.12.18 18.史密斯PJ,朱西,巴克勒。未接种疫苗的儿童:他们是谁,住在哪里?小儿科2004;114(1):187–95.doi: 10.1542/peds
- 1.12.19 19.疾病控制中心。更新:2000-2001年多米尼加共和国和海地脊髓灰质炎的爆发。Morb莫尔布凡人周代表 2001;50(39):855–6.
- 1.12.20 20.莫德林·JF。根除脊髓灰质炎的崎岖之路。英国医学杂志2010;362(25):2346–49.doi: 10.1056/NEJMp1005405。
- 1.12.21 21.Alexander JP,Ehresmann K,Seward J,等:《明尼苏达州疫苗接种不足社区中输入性疫苗衍生脊髓灰质炎病毒的传播》。感染疾病2009;199(3):391–7.doi: 10.1086/596052。
- 1.12.22 22.全球根除脊髓灰质炎倡议。2013-2018年根除脊髓灰质炎和最终战略计划。瑞士日内瓦:世界卫生组织,全球根除脊髓灰质炎倡议;2013.
- 1.12.23 23.全球根除脊髓灰质炎行动免疫系统管理小组。灭活脊髓灰质炎病毒疫苗的引入和从三价口服脊髓灰质炎病毒疫苗向二价口服脊髓灰质炎病毒疫苗的转换——全球,2013–2016. Morb莫尔布凡人周代表 2015; 64(25):699–702.
- 1.12.24 24.CSTE。麻痹性脊髓灰质炎和非麻痹性脊髓灰质炎病毒感染的国家监测。CSTE立场声明09-ID-53[9页]。佐治亚州亚特兰大市:CSTE;2009.
- 1.12.25 25.Sutter RW,Brink EW,Cochi SL,等。麻痹性脊髓灰质炎病例的新流行病学和实验室分类系统。Am J公共卫生1989;79(4):495–8.doi: 10.2105/AJPH.79.4.495
- 1.12.26 26.卫生保健专业人员和实验室对疾病和状况的强制性报告。睡衣裤1999;282(2): 164–70.doi:10.1001/jama
- 1.12.27 27.CSTE。州报告条件网站。佐治亚州亚特兰大市:CSTE;【引自2017年4月19日】。
- 1.12.28 28.疾病控制中心。1993年,在加拿大阿尔伯塔省反对疫苗接种的宗教团体成员中分离出野生脊髓灰质炎病毒3型。Morb莫尔布凡人周代表 1993;42(17):337–9.
- 1.12.29 29.安大略省卫生部。在汉密尔顿分离出野生型脊髓灰质炎病毒。安大略公共卫生流行病代表 1996;7:51–2.
- 1.12.30 30.疾病控制中心。改善州和地方疾病监测的进展——美国,2000-2005年. Morb莫尔布凡人周代表 2005;54(33):822–5.
- 1.12.31 31.CSTE。通过使用HL7 CDA增强公共卫生团体的电子信息交换能力来改进公共卫生实践[5页]。CSTE立场声明13-SI-03。佐治亚州亚特兰大市:CSTE;2013.
- 1.12.32 32.CSTE。国家法定传染病的公共数据结构。CSTE立场声明15-EB-01[6页]。佐治亚州亚特兰大市:CSTE;2015.
- 1.12.33 33.史密斯PF,哈德勒JL,斯坦伯里M,罗尔夫斯RT,霍普金斯RS;CSTE监测战略小组。“蓝图2.0版”:为21世纪更新公共卫生监测。公共卫生管理实践2013;19(3):231–9.doi:10.1097/phh . 0b 013 e 318262906 e。
- 1.12.34 34.CSTE。国家法定疾病监测系统的回顾和建议:州和地方卫生部门的观点[49页]。佐治亚州亚特兰大市:CSTE;2013.
- 1.12.35 35.CSTE。2004-2010年国家卫生部门电子实验室报告评估:结果和建议[评估简报][4页]。佐治亚州亚特兰大市:CSTE;2012.
- 1.12.36 36.麦克肯齐WR,戴维森AJ,维森塔尔A等,《电子病例报告的前景》。公共卫生代表2016;131(6):742–6.doi: 10.1177/0033354916670871。
第12章:脊髓灰质炎
疾病描述
背景
快速病例识别的重要性
监测的重要性
疾病减少目标
病例定义
实验室测试
报告
接种疫苗
加强监测
病案调查
疫苗可预防疾病监测手册
作者:Janell A. Routh,医学博士,MHS史蒂文·奥伯斯特博士;马尼沙·帕特尔,医学博士,理学硕士
疾病描述
脊髓灰质炎是由3种脊髓灰质炎病毒血清型引起的高度传染性疾病。脊髓灰质炎病毒感染导致一系列临床表现,从隐性感染到非特异性发热性疾病、无菌性脑膜炎、麻痹性疾病和死亡。急性脊髓灰质炎可分为两个阶段:非特异性发热疾病(小病),在一小部分患者中,随后是无菌性脑膜炎和/或麻痹性疾病(大病)。易感人群中隐性感染与麻痹性疾病的比例为100:1至1000:1或更高。接触脊髓灰质炎病毒后,病毒在口咽和肠道中复制。随后出现病毒血症,可能导致中枢神经系统细胞感染。该病毒通过特定的脊髓灰质炎病毒受体附着并进入细胞。脊髓灰质炎病毒在前角运动神经元和脑干中的复制导致细胞破坏,并引起脊髓灰质炎的典型临床表现。根据感染和瘫痪的部位,脊髓灰质炎可分为脊髓性、延髓性或脊髓延髓性疾病。进展到最大瘫痪是迅速的(2-4天);瘫痪通常伴有发热和肌肉疼痛,体温恢复正常后很少进展。脊髓麻痹通常是不对称的,近端比远端更严重,深层腱反射消失或减弱。延髓麻痹可能危及呼吸和吞咽。2%到10%的麻痹性脊髓灰质炎病例是致命的。感染脊髓灰质炎病毒会导致终生的特定类型免疫。在急性发作后,许多患者至少部分恢复肌肉功能,并且通常可以在麻痹表现发作后6个月内确定恢复的预后。
背景
脊髓灰质炎在20世纪初成为美国的一种流行病。流行病的规模越来越大,1952年报告了20,000多例永久性瘫痪的脊髓灰质炎病例。随着有效疫苗的引入——最初于1955年采用灭活脊髓灰质炎病毒疫苗(IPV ),然后于1961年开始采用口服脊髓灰质炎病毒疫苗(OPV)——美国报告的脊髓灰质炎发病率急剧下降,1965年降至< 100例,1973年降至< 10例。随着OPV(含有减毒活脊髓灰质炎病毒株)的引入和广泛使用,疫苗相关的麻痹性脊髓灰质炎(VAPP)被确认。到1973年,美国报告的疫苗相关疾病病例首次超过了由野生脊髓灰质炎病毒引起的麻痹性疾病[1]。这一趋势持续下去,1997年,免疫实践咨询委员会(ACIP)建议改为脊髓灰质炎连续免疫计划,包括两剂IPV,然后是两剂OPV[2] 。在这个时间表下,VAPP发生的频率较低,在2000年,该建议被更新为全IPV时间表[3-5]。OPV已不再在美国生产或销售。美国最后一例本土传播的野生脊髓灰质炎病毒病例于1979年报告。自1986年以来,除了1993年一例输入性野生型脊髓灰质炎病例外,美国所有报告的麻痹性脊髓灰质炎病例都与疫苗相关(参见图1)[6,7]。 VAPP是一种非常罕见的疾病,在1980-1999年期间,平均每年有8例报告病例,或者说每分发240万剂OPV就有1例报告病例[6,7]。VAPP的风险在第一剂OPV后和免疫缺陷人群中最高。自2000年改为全IPV免疫接种计划以来,仅报告了三例VAPP病例,一例为输入性病例,一例发生在一名基因免疫缺陷者身上,此人在停用OPV前很可能接触过该病毒,一例死亡病例发生在一名免疫缺陷儿童身上,此人在印度接受了OPV作为儿童常规免疫接种的一部分 [8,9,10]。
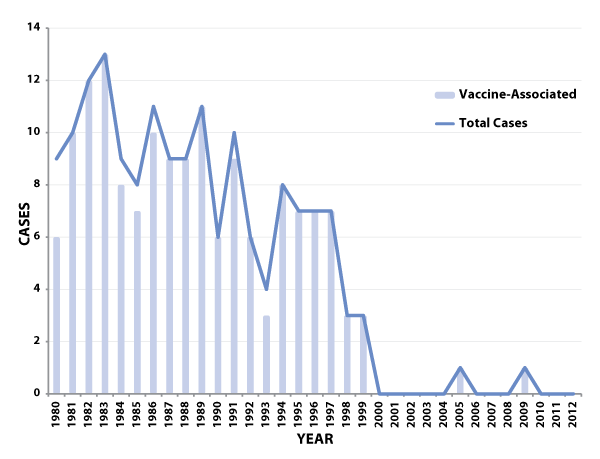
图1:1980-2012年美国报告的麻痹性脊髓灰质炎病例总数(包括输入病例)和报告的疫苗相关病例数
继1985年开始在美洲成功实施根除脊髓灰质炎倡议后,1991年在秘鲁发现了最后一例野生脊髓灰质炎病毒相关疾病。1994年,该半球被证明没有本土野生脊髓灰质炎病毒 [11] 。 1988年,世界卫生大会通过了到2000年在全世界根除脊髓灰质炎的目标 [12 ]。到2001年,据报告在根除方面取得了实质性进展:报告的脊髓灰质炎病例减少了99%以上[13]。 到2020年,野生脊髓灰质炎病毒仍仅在两个国家流行:亚洲的阿富汗和巴基斯坦。由于全球根除脊髓灰质炎行动的成功实施,野生脊髓灰质炎病毒输入美国的风险在过去十年中大幅下降。然而,在世界范围内根除脊髓灰质炎之前,野生脊髓灰质炎病毒输入美国的可能性仍然存在。在上找到更多信息根除脊髓灰质炎的状况。
由于OPV或野生病毒株的隐性感染不再有助于在美国建立或维持脊髓灰质炎病毒免疫,因此婴儿和儿童的普遍接种是建立和维持针对脊髓灰质炎病毒的人群免疫的唯一方法,以防止脊髓灰质炎病例和由野生病毒输入美国引起的流行病。2009-2010年期间进行的基于人群的调查证实,美国学龄儿童、青少年和年轻成人中脊髓灰质炎病毒抗体的流行率很高(1型和2型脊髓灰质炎病毒的流行率> 90%,3型脊髓灰质炎病毒的流行率> 83%) [14] 。此外,1990-1991年期间在美国两个内城地区(常规覆盖率低的地区)进行的血清流行率调查发现,所有12-47个月大的儿童中有80%以上具有所有三种脊髓灰质炎病毒血清型的抗体 [15]。1997-1998年的数据还表明,在美国四个城市的市中心地区,年龄为19-35个月的儿童中,所有脊髓灰质炎病毒血清型的抗体血清阳性率较高,1型、2型和3型脊髓灰质炎病毒血清阳性率分别为96.8%、99.8%和94.5% [16] 。 然而,反对接种疫苗的某些宗教团体的成员仍然容易患脊髓灰质炎。这些群体似乎是流行性脊髓灰质炎的高危人群。美国最近两次脊髓灰质炎的爆发是在宗教团体中报告的——1972年在基督教科学家中 [17]1979年在阿米什人中[1]。反对接种疫苗的其他亚群也可能发生聚集,这可能增加对疫苗可预防疾病的易感性,包括脊髓灰质炎 [18]。
2000年首次在伊斯帕尼奥拉岛报告了引起脊髓灰质炎爆发的疫苗衍生脊髓灰质炎病毒(cVDPVs)的出现 [19] 。从那以后,每年都有一次或多次cVDPV爆发的报道[20]。 这些疫情发生在使用OPV的地区,且总体常规脊髓灰质炎疫苗接种率较低。疫苗脊髓灰质炎病毒能够在未充分免疫的人的肠道中复制,并可能传播给免疫不足的其他人。在这些多重感染过程中,病毒可能重新获得野生脊髓灰质炎病毒的某些特性,如传染性和神经毒性。由这些VDPVs引起的临床疾病与由野生脊髓灰质炎病毒引起的疾病难以区分。这些疫情中的疫情控制措施依赖于OPV疫苗接种。2005年,在美国一个疫苗接种不足的阿米什社区发现了一种正在传播的VDPV[21]。 2013年,世界卫生组织(WHO)设定了到2018年实现无脊髓灰质炎世界的目标[22]。 在三种WPV类型中,2型已于2015年9月宣布根除。为了消除感染2型cVDPVs的风险,所有使用OPV病毒的国家在2016年4月同时从三价OPV (tOPV)转向二价OPV (bOPV),后者只含有1型和3型脊髓灰质炎病毒[23]。 请参考红皮书根据这一转变获得脊髓灰质炎疫苗接种的建议。
快速识别的重要性
对疑似脊髓灰质炎病例的快速调查对于识别可能的野生脊髓灰质炎病毒传播至关重要。野生或病毒相关病例的快速检测允许及时实施控制,以限制输入的野生脊髓灰质炎病毒或cVDPVs的传播,并保持在美国根除野生脊髓灰质炎病毒。此外,对疑似病例的快速调查将允许收集脊髓灰质炎病毒分离标本,这对于确认麻痹性脊髓灰质炎病例是野生还是疫苗相关病毒感染的结果至关重要。
监测的重要性
脊髓灰质炎监测系统用于1)检测美国野生脊髓灰质炎病毒的输入,以及2)检测美国疫苗衍生脊髓灰质炎病毒的存在。
疾病减少目标
自1979年以来,美国没有报告因本土获得的野生脊髓灰质炎病毒导致的麻痹性脊髓灰质炎病例。自2000年停止使用OPV以来,美国已经报告了三例VAPP病例。在美国维持消灭脊髓灰质炎需要脊髓灰质炎病毒疫苗的高覆盖率,直到实现全球消灭。
病例定义
麻痹性脊髓灰质炎
以下麻痹性脊髓灰质炎病例定义已由州和地区流行病学家委员会(CSTE)批准并于2010年发布 [24]。
病例分类
可能:一个或多个肢体的弛缓性麻痹的急性发作,患肢腱反射减弱或缺失,无其他明显原因,且无感觉或认知丧失。
已确认:急性发作的一个或多个肢体的弛缓性麻痹,患肢腱反射减弱或缺失,无其他明显原因,且无感觉或认知丧失;并且其中患者
出现初始症状60天后出现神经功能缺损,或
已经死亡,或者
具有未知的后续状态。
评论:在进行最终分类之前,所有麻痹性脊髓灰质炎疑似病例都要经过一个专家顾问小组的审查。然后根据流行病学和实验室标准对确诊病例进行进一步分类 [25] 。只有确诊病例被列入表1在……里发病率和死亡率周报(MMWR)。正在调查的疑似病例在MMWR桌子。
脊髓灰质炎病毒感染,非麻痹性
以下非麻痹性脊髓灰质炎病毒感染的病例定义已获CSTE批准,并于2010年公布 [24]。
病例分类
已确认:任何没有麻痹性脊髓灰质炎症状的人,在适当的临床标本中发现脊髓灰质炎病毒分离株,并根据需要由CDC脊髓灰质炎病毒实验室进行确认分型和测序。
实验室测试
实验室研究,特别是试图分离脊髓灰质炎病毒,对于确认麻痹性脊髓灰质炎病例是否是野生或疫苗相关病毒感染的结果至关重要。
涉及第22章,“对疫苗可预防疾病监测的实验室支持”有关脊髓灰质炎病毒实验室检测的详细信息,包括标本收集和运输的具体信息。
标本收集
标本采集和运送是获得实验室诊断或疾病确认的重要步骤。已经公布了病毒和微生物制剂的标本采集和处理指南。也有关于使用疾病控制中心实验室作为参考和疾病监测支持的信息;这些信息包括
一个申请实验室测试的中心网站
向CDC提交标本所需的表格(参见附录23,表格# CDC 0.5034)和
病原体装运的一般要求信息(附录24[1.3兆字节,7页])
国家实验室和CDC提供了一个在线测试目录,不仅包含该机构可订购测试的列表,还包含详细信息,如合适的标本类型、采集方法、标本量和联系方式。
标本采集和运输的具体说明可从CDC脊髓灰质炎病毒网站或拨打404-639-5499联系CDC脊髓灰质炎/小核糖核酸病毒实验室。用于病毒鉴定的标本应按照州卫生部门的指示送到CDC。
报告和病例通知
辖区内的案件报告
每个州和地区(管辖区)都有管理重大公共健康疾病和状况报告的法规或法律[26]。 这些法规和法律列出了需要报告的疾病,并描述了负责报告的个人或团体,如医疗保健提供者、医院、实验室、学校、日托和儿童保育设施以及其他机构。通过CSTE可获得各管辖区可报告条件的详细信息[27]。 请联系您所在辖区/州卫生部门,了解您所在辖区的报告要求。这疑似脊髓灰质炎病例工作表作为附录14,作为报告病例调查期间的数据收集指南。
向疾病控制中心通报病例
由于美洲已经消灭了脊髓灰质炎,地方和州卫生部门应与疾病预防控制中心密切合作,对每一个疑似脊髓灰质炎病例进行追踪。患者确诊时居住的管辖区应向疾病预防控制中心提交病例通知。病例通知不应因信息不完整或缺乏确认而延迟;随着更多信息的出现,可以通过电子方式更新病例通知。
麻痹性脊髓灰质炎已被列为“立即通知,极其紧急”,这要求当地和州卫生部门在4小时内联系CDC(紧急行动中心,770-488-7100)。麻痹性脊髓灰质炎疑似病例的通知应使用国家应报告疾病监测系统(NNDSS)中的事件代码10410发送到CDC。
非麻痹性脊髓灰质炎的报告被指定为“立即通知,紧急”,要求在24小时内通知CDC。CDC紧急行动中心(770-488-7100)将提供以下方面的咨询:收集适当的临床标本以进行病毒分离和血清学检查,启动适当的咨询和程序以排除或确认脊髓灰质炎,编辑医疗记录,最重要的是,评估该疾病可能由野生脊髓灰质炎病毒引起的可能性。
要收集的信息
收集人口统计学、临床和流行病学信息,以确定:
疑似病例是否符合麻痹性脊髓灰质炎的病例定义
疾病是否可能由野生脊髓灰质炎病毒引起
以下数据元素对流行病学非常重要,应在病例调查过程中收集。看见附录14[3页]了解每个数据类别的详细信息。在州卫生部或疾病预防控制中心的指导下,可以收集更多的信息。
人口统计信息
o名字
o地址
o出生日期
o年龄
o性
o种族划分
o人种
o出生国
o在美国居住的时间长度
报告来源
o县
o最早报告日期
临床的
o住院:住院日期和持续时间
o出现症状的日期
o并发症
o病例患者的免疫状态
o结果(存活或死亡病例)
死亡日期
尸检结果
死亡证明诊断
实验室和临床测试
o血清学试验
o验粪
o咽喉拭子试验
o肌电图
o磁共振成像(MRI)
疫苗信息
o脊髓灰质炎疫苗接种的日期和类型
o收到的脊髓灰质炎疫苗剂量数
o疫苗制造商
o疫苗批号
o如果没有接种疫苗,原因
流行病学的
o最近去过脊髓灰质炎流行地区或使用OPV病毒的国家
o与最近从脊髓灰质炎流行区或OPV使用国返回的人员接触
o与最近的OPV获奖者联系
o背景(病例患者是反对接种疫苗团体的成员吗?)
旅行历史
由于美国最后一例由本土获得的野生脊髓灰质炎病毒感染引起的麻痹性脊髓灰质炎病例是在1979年报告的,疑似病例中的野生脊髓灰质炎病毒很可能是由疑似患者直接或通过与病例患者的接触而输入的。在病例调查时,可能无法获得病毒分离和鉴别的结果。因此,为了排除输入野生脊髓灰质炎病毒的可能性,应获得疑似病例和其他家庭和非家庭接触者的详细旅行史。任何与来访者的接触史,尤其是那些来自脊髓灰质炎流行地区的来访者,可能特别能说明问题。
环境
因为美国最近两次脊髓灰质炎的爆发是在1972年由基督教科学家报道的 [17]和1979年的阿米什人[1],对于由反对接种疫苗的群体报告的疑似脊髓灰质炎病例,应给予最优先的随访和标本收集。在疫苗接种覆盖率低的社区中,VDPVs也造成了脊髓灰质炎的风险。此外,1993年从加拿大居民中分离出野生脊髓灰质炎病毒 [28]和1996年 [29]显示了野生脊髓灰质炎病毒传入该大陆的可能性。1993年在加拿大分离的毒株通过流行病学和基因组测序与1992年在荷兰爆发的脊髓灰质炎联系在一起,1996年的分离株来自一名最近访问过印度的儿童。
接种疫苗
有关脊髓灰质炎病毒疫苗接种的具体信息,请参阅粉红色的书,它提供了一般建议,包括疫苗使用和安排、提供者的免疫策略、疫苗内容、不良事件和反应、疫苗储存和处理以及禁忌症和注意事项
加强监测
一些活动可以改进病例的发现和报告,并提高报告的全面性和质量。其他监测活动在中列出第19章,“加强监测。”
提高认识
由于脊髓灰质炎疾病的严重性,临床医生通常是第一个怀疑脊髓灰质炎诊断的人,他们是及时报告疑似病例的关键。然而,临床医生的疾病报告往往被推迟,因为只有在排除了其他鉴别诊断后,才考虑脊髓灰质炎的诊断。应努力促使医生认识到及时向州和地方卫生部门及疾病预防控制中心报告疑似病例的重要性,以及在病程早期获取粪便和咽喉标本的必要性。
确保实验室能力
确保国家实验室或其他容易获得的实验室设施至少能够在适当的细胞系上进行初级病毒分离。疾控中心脊髓灰质炎实验室随时可供咨询和/或检测。
获得实验室确认
应收集适当的粪便和咽喉标本(在麻痹性疾病发作后的前14天内至少间隔24小时采集2份标本)。
主动监测
应对每一个脊髓灰质炎确诊病例进行积极监测,以确保及时报告。脊髓灰质炎病例的诊断,特别是在拒绝接种疫苗的群体成员(如阿米什人或基督教科学家)中,应促使立即采取控制措施和积极的监测活动。这些活动应包括在高危人群中积极追踪接触者。
使用电子方法简化报告
尽管许多监测系统仍然依赖纸和笔来收集数据,但是使用来自诸如电子医疗记录、电子病例报告[30–36], 临床实验室信息系统(LIMS)可以显著提高报告速度、增强数据质量并减少工作量。
病案调查
及时收集粪便标本对于确立诊断和确定适当的控制措施非常重要,如果分离出野生脊髓灰质炎病毒,请参考脊髓灰质炎病毒网站有关标本采集和检测的具体信息。
调查疑似脊髓灰质炎病例的指南和工作表包括附录14。疑似脊髓灰质炎病例应立即向州卫生部门报告。还应拨打770-488-7100联系CDC紧急行动中心。
参考
1.最后一例本土野生病毒相关疾病报告十年后美国脊髓灰质炎的流行病学。临床感染疾病1992;14(2):568–79.doi: 10.1093/clinids/14.2.568。
2.疾病控制中心。美国的脊髓灰质炎预防:采用灭活脊髓灰质炎病毒疫苗后口服脊髓灰质炎病毒疫苗的序贯接种计划:免疫实践咨询委员会的建议(ACIP). MMWR代表1997;46(RR-3):1–25。
3.疾病控制中心。美国的脊髓灰质炎预防:免疫实践咨询委员会的最新建议(ACIP). MMWR代表2000;49(RR-5):1–22。
4.疾病控制中心。0至18岁儿童的推荐儿童免疫计划——美国,2010年。Morb莫尔布凡人周代表 2010;58(51):1–4.
5.美国儿科学会传染病委员会。预防脊髓灰质炎:常规免疫接种仅使用灭活脊髓灰质炎病毒疫苗的建议。小儿科 1999;104(6):1404–6.
6.疾病控制中心。麻痹性脊髓灰质炎——美国,1980-1994. Morb莫尔布凡人周代表 1997;46(4):79–83.
7.Prevots DR,Sutter RW,Strebel PM,等。麻痹性脊髓灰质炎报告的完整性,美国,1980-1991。阿奇儿科青少年医学1994;148(5):479–85.土井:10.1001/阿奇佩迪。58601.88686868661
8.疾病控制和预防中心。进口疫苗相关麻痹性脊髓灰质炎——美国,2005。Morb莫尔布凡人周代表. 2006;55(4): 97–9.
9.明尼苏达州感染疫苗衍生脊髓灰质炎12年后。英国医学杂志. 2011;364 (24):2316–23.
10.Trimble R、Atkins J、Quigg TC、Burns CC等。患有严重联合免疫缺陷综合征的移民儿童中的疫苗相关麻痹性脊髓灰质炎和卡介苗病——德克萨斯州,2013年。Morb莫尔布凡人周代表. 2014;63(33): 721–4.
11.疾病控制中心。消灭脊髓灰质炎认证——美洲,1994年. Morb莫尔布凡人周代表 1994;43:720–2.
12.世界卫生大会。到2000年全球消灭脊髓灰质炎。[第WHA41.28号决议]。瑞士日内瓦:世界卫生组织;1988.
13.Plotkin S,Orenstein W,Offit P,Edwards,k .“脊髓灰质炎病毒疫苗-活的”。普洛特金的疫苗。七泰国(Thailand)版本。费城:爱思唯尔,2018。878.打印。
14.2009-2010年美国人群中脊髓灰质炎病毒抗体的血清流行率。BMC公共卫生2016;16:721.doi: 10.1186/s12889-016-3386-1。
15.Chen RT,Hausinger S,Dajani A,等。市中心学龄前儿童脊髓灰质炎病毒抗体血清流行率:对美国疫苗接种政策的影响。睡衣裤1996:275(21):1639–45.doi:10.1001/JAMA。59860.88868688661
16.Prevots R,Pallansch MW,Angellili M,等. 1997-1998年美国4个城市19-35个月低社会经济地位儿童脊髓灰质炎病毒抗体血清流行率。第158号摘要。在第39届抗微生物剂和化疗跨学科会议上发表;加州旧金山;1997年9月26日至29日。华盛顿DC:美国微生物学会;1997.
17.Foote FM,Kraus G,Andrews MD,等:《一所私立学校的脊髓灰质炎暴发》。连接医疗 1973:37(12):643–4.
18.史密斯PJ,朱西,巴克勒。未接种疫苗的儿童:他们是谁,住在哪里?小儿科2004;114(1):187–95.doi: 10.1542/peds
19.疾病控制中心。更新:2000-2001年多米尼加共和国和海地脊髓灰质炎的爆发。Morb莫尔布凡人周代表 2001;50(39):855–6.
20.莫德林·JF。根除脊髓灰质炎的崎岖之路。英国医学杂志2010;362(25):2346–49.doi: 10.1056/NEJMp1005405。
21.Alexander JP,Ehresmann K,Seward J,等:《明尼苏达州疫苗接种不足社区中输入性疫苗衍生脊髓灰质炎病毒的传播》。感染疾病2009;199(3):391–7.doi: 10.1086/596052。
22.全球根除脊髓灰质炎倡议。2013-2018年根除脊髓灰质炎和最终战略计划。瑞士日内瓦:世界卫生组织,全球根除脊髓灰质炎倡议;2013.
23.全球根除脊髓灰质炎行动免疫系统管理小组。灭活脊髓灰质炎病毒疫苗的引入和从三价口服脊髓灰质炎病毒疫苗向二价口服脊髓灰质炎病毒疫苗的转换——全球,2013–2016. Morb莫尔布凡人周代表 2015; 64(25):699–702.
24.CSTE。麻痹性脊髓灰质炎和非麻痹性脊髓灰质炎病毒感染的国家监测。CSTE立场声明09-ID-53[9页]。佐治亚州亚特兰大市:CSTE;2009.
25.Sutter RW,Brink EW,Cochi SL,等。麻痹性脊髓灰质炎病例的新流行病学和实验室分类系统。Am J公共卫生1989;79(4):495–8.doi: 10.2105/AJPH.79.4.495
26.卫生保健专业人员和实验室对疾病和状况的强制性报告。睡衣裤1999;282(2): 164–70.doi:10.1001/jama
27.CSTE。州报告条件网站。佐治亚州亚特兰大市:CSTE;【引自2017年4月19日】。
28.疾病控制中心。1993年,在加拿大阿尔伯塔省反对疫苗接种的宗教团体成员中分离出野生脊髓灰质炎病毒3型。Morb莫尔布凡人周代表 1993;42(17):337–9.
29.安大略省卫生部。在汉密尔顿分离出野生型脊髓灰质炎病毒。安大略公共卫生流行病代表 1996;7:51–2.
30.疾病控制中心。改善州和地方疾病监测的进展——美国,2000-2005年. Morb莫尔布凡人周代表 2005;54(33):822–5.
31.CSTE。通过使用HL7 CDA增强公共卫生团体的电子信息交换能力来改进公共卫生实践[5页]。CSTE立场声明13-SI-03。佐治亚州亚特兰大市:CSTE;2013.
32.CSTE。国家法定传染病的公共数据结构。CSTE立场声明15-EB-01[6页]。佐治亚州亚特兰大市:CSTE;2015.
33.史密斯PF,哈德勒JL,斯坦伯里M,罗尔夫斯RT,霍普金斯RS;CSTE监测战略小组。“蓝图2.0版”:为21世纪更新公共卫生监测。公共卫生管理实践2013;19(3):231–9.doi:10.1097/phh . 0b 013 e 318262906 e。
34.CSTE。国家法定疾病监测系统的回顾和建议:州和地方卫生部门的观点[49页]。佐治亚州亚特兰大市:CSTE;2013.
35.CSTE。2004-2010年国家卫生部门电子实验室报告评估:结果和建议[评估简报][4页]。佐治亚州亚特兰大市:CSTE;2012.
36.麦克肯齐WR,戴维森AJ,维森塔尔A等,《电子病例报告的前景》。公共卫生代表2016;131(6):742–6.doi: 10.1177/0033354916670871。
相关页面
上次审阅时间:2020年9月23日
来源:国家免疫和呼吸疾病中心
Hits: 91
