Contents
- 1 第10章:百日咳
- 2 完成百日咳死亡工作表
- 2.1 病案调查
- 2.2 爆发控制
- 2.3 参考
- 2.3.1 1.Vitek CR,Pascual FB,Baughman AL,Murphy TV。20世纪90年代美国婴儿百日咳死亡率的增加。儿科传染病杂志 2003;22(7):628–34.
- 2.3.2 2.戴维斯SF,斯特雷贝尔PM,科奇SL,泽尔ER,哈德勒SC。百日咳监测—美国,1989-1991年。MMWR监测总结1992;第四十一章第十一至十九节。
- 2.3.3 3.疾病控制中心。百日咳-美国,2001-2003年. Morb莫尔布凡人周代表 2005;54(50):1283–6.
- 2.3.4 4.Guris D,Strebel PM,Bardenheier B .,等,《美国百日咳流行病学的变化:1990-1996年报告的青少年和成人发病率增加》。临床感染疾病1999;28(6):1230–7.DOI: 10.1086/514776。
- 2.3.5 5.1990-2015年国家法定传染病监测系统。佐治亚州亚特兰大美国卫生与公众服务部疾病控制与预防中心公共卫生科学服务办公室监测、流行病学和实验室服务中心健康信息学和监测部,邮编:30329。
- 2.3.6 6.施米特克AJ,博尼KO,马丁SW,斯科夫TH,通德拉ML,塔蒂KM。1935-2009年美国百日咳杆菌分离株的种群多样性。急诊传染病2012;18(8):1248–55.DOI: 10.3201/eid1808.120082
- 2.3.7 7.Pawloski LC,Queenan AM,Cassiday PK,等. pertactin缺乏的患病率和分子特征百日咳博德特氏菌在美国。临床免疫疫苗2014;21:119–25.DOI: 10.1128/CVI.00717-13
- 2.3.8 8.Martin SW,Pawloski L,Williams M,Weening K,DeBolt C,Qin X,等.百日咳杆菌的Pertactin阴性菌株:一种可能的选择优势的证据。临床感染疾病2015;60(2):223–7.DOI: 10.1093/cid/ciu788。
- 2.3.9 9.凯西迪峰,斯科夫TH,贾瓦希尔S,汤德拉ML。2000-2012年美国百日咳博德特氏菌分离株脉冲场凝胶电泳图谱优势的变化。急诊传染病2016;22(3):442–8.DOI:10.3201/开斋节15301.636386366616
- 2.3.10 10.美国卫生与公众服务部。疾病预防和健康促进办公室。健康人2020。DC的华盛顿。
- 2.3.11 11.CSTE。修订全国百日咳监测的病例定义。CSTE立场声明19-ID-08:佐治亚州亚特兰大市:CSTE;2019.
- 2.3.12 12.Adams DA,Thomas KR,Jajosky R,等,《美国2014年应报告的传染病和状况摘要》。Morb莫尔布凡人周代表2016;63(54):1–152 DOI:10.15585/mmwr . mm 6354 a 1
- 2.3.13 13.疾病控制中心。改善州和地方疾病监测的进展——美国,2000-2005年. Morb莫尔布凡人周代表 2005;54(33):822–5.
- 2.3.14 14.CSTE。通过使用HL7 CDA增强公共卫生团体的电子信息交换能力来改进公共卫生实践[5页]。CSTE立场声明13-SI-03;佐治亚州亚特兰大市:CSTE;2013.
- 2.3.15 15.CSTE。国家法定传染病的公共数据结构。CSTE立场声明15-EB-01[6页]。佐治亚州亚特兰大市:CSTE;2015.
- 2.3.16 16.史密斯PF,哈德勒JL,斯坦伯里M,罗尔夫斯RT,霍普金斯RS;CSTE监视战略小组。“蓝图2.0版”:为21世纪更新公共卫生监测。公共卫生管理实践2013年5月-6月;19(3):231–9.doi:10.1097/phh . 0b 013 e 318262906 e
- 2.3.17 17.CSTE。国家法定疾病监测系统的回顾和建议:州和地方卫生部门的观点[49页].
- 2.3.18 18.CSTE。2004-2010年国家卫生部门电子实验室报告评估:结果和建议[4页]。[评估简介]。佐治亚州亚特兰大市:CSTE;2012.
- 2.3.19 19.麦克肯齐WR,戴维森AJ,维森塔尔A等,《电子病例报告的前景》。公共卫生代表2016;131(6):742–6.https://journals.sagepub.com/doi/10.1177/0033354916670871
- 2.3.20 20.疾病控制中心。推荐用于百日咳治疗和暴露后预防的抗菌药物:2005年CDC指南. MMWR代表2005;54(RR-14):1–16。
- 2.3.21 21.美国儿科学会。百日咳。在:金伯利DW,编辑。红皮书:传染病委员会2015年报告。伊利诺伊州埃尔克格罗夫村:美国儿科学会;2015:608–21.
- 2.3.22 22.马斯特伦托尼奥P,斯特凡内利P,朱利亚诺M等。副百日咳菌博德特氏菌儿童感染:流行病学、临床症状和分离株的分子特征。临床微生物学杂志 1998;36(4):999–1002.
- 2.3.23 23.霍普·JE,Tschirner T .琼脂稀释敏感性试验培养基的比较百日咳博德特氏菌和副百日咳菌博德特氏菌. 欧洲临床微生物感染疾病杂志 1995;14(9):775–9.
- 2.3.24 24.霍普·JE,布里斯基尔百日咳博德特氏菌和副百日咳菌博德特氏菌两种酮内酯类(HMR 3004和HMR 3647)、四种大环内酯类(阿奇霉素、克拉霉素、红霉素A和罗红霉素)和两种安沙霉素(利福平和利福喷丁)。抗菌剂化学试剂 1998;42:965–6.
- 2.3.25 25.霍普·JE,Tschirner T .比较Etest和琼脂稀释法检测三种大环内酯类抗生素的活性副百日咳菌博德特氏菌. 诊断微生物感染疾病1997;28(1):49–51.DOI:10.1016/s 0732-8893(97)89160-2
- 2.3.26 26.霍普·JE,拉希米·加卢加希,塞伯特·g百日咳博德特氏菌和副百日咳菌博德特氏菌至四种氟喹诺酮类(左氧氟沙星、d-氧氟沙星、氧氟沙星和环丙沙星)、头孢匹罗和美罗培南。抗菌剂化学试剂 1996;40(3):807–8.
- 2.3.27 27.霍普JE,西蒙CG。的体外敏感性百日咳博德特氏菌和副百日咳菌博德特氏菌七种氟喹诺酮。抗菌剂化学试剂1990;34(11):2287–8.DOI: 10.1128/AAC
- 2.3.28 28.霍普·JE,艾希霍恩博德特氏菌 百日咳和副百日咳菌博德特氏菌. 欧洲临床微生物感染疾病杂志1989;8(7):653–4.DOI: 10.1007/BF01968151
- 2.3.29 29.Watanabe M,Haraguchi Y .体外药物敏感性副百日咳菌博德特氏菌各种抗菌剂。抗菌剂化学试剂1989;33(6):968–9.DOI: 10.1128/AAC.33.6.968
- 2.3.30 30.疾病控制中心。4个月至18岁晚开始或晚了1个月以上的人的补充免疫计划——美国,2017年[8页]。【更新于2017年2月6日;引用于2017年3月14日】。
- 2.3.31 31.疾病控制中心。按疫苗和年龄组分列的19岁及以上成年人的推荐免疫接种计划——美国,2017年[6页]。【更新于2017年2月6日;引用于2017年3月14日】。
- 2.3.32 32.毕斯加德,克里斯蒂CD,瑞辛SF,桑德恩GM,卡西戴PK,戈默索尔C,等。中国流行病学杂志。百日咳博德特氏菌通过脉冲场凝胶电泳图谱:辛辛那提,1989-1996。感染疾病2001;183:1360–7.DOI: 10.1086/319858
- 2.3.33 33.细菌对抗生素的敏感性博德特氏菌多中心百日咳监测项目中分离出的菌种。抗菌剂化学试剂1988;32(1):137–40.DOI: 10.1128
- 2.3.34 34.疾病控制中心。变聪明:知道抗生素何时起作用。佐治亚州亚特兰大[更新日期:2013年10月23日;引用于2014年1月20日】。
- 2.3.35 35.我是说,我是说,我是说。早期使用红霉素预防家庭中百日咳的二次传播。我是孩子吗1992;146(2):177–81.土井:10.1001/阿奇佩迪。36801.88686868661
- 2.3.36 36.使用红霉素治疗百日咳暴露人群的证据回顾。流行病感染 1998;120(2):143–9.
- 2.3.37 37.Halperin SA,Bortolussi R,兰利·JM等:一项针对培养阳性儿童家庭接触者的依托红霉素化学预防的随机、安慰剂对照试验百日咳博德特氏菌感染。小儿科1999;104(4):e42
- 2.3.38 38.冯克尼希。抗生素在预防和治疗百日咳中的应用。儿科传染病杂志2005;24(5个补编):S66–8。
- 2.3.39 39.Alexander EM,Travis S,Booms C,Kaiser A,Fry NK,Harrison TG,等,《新生儿病房百日咳暴发:一名医护人员作为可能来源的鉴定》。医院感染2008;69(2):131–4.2008年2月11日
- 2.3.40 40.Elumogo TN,Booth D,Enoch DA,Kuppuswamy A,Tremlett C,Williams CJ等。百日咳博德特氏菌在新生儿重症监护室:确定母亲是可能的病源。医院感染2012;82(2):133–5.DOI: 10.1016/j.jhin.2012.07.012
- 2.3.41 41.疾病控制中心。推荐用于百日咳治疗和暴露后预防的抗菌药物:2005年CDC指南。MMWR代表2005;54(RR14):1–16。
- 2.3.42 42.克拉克塔。应对百日咳。儿科杂志 2012;161(6):980–2.
第10章:百日咳
疾病描述
背景
快速病例识别的重要性
监督的重要性
疾病减少目标
病例定义
实验室测试
报告
接种疫苗
加强监视
病案调查
爆发控制
疫苗可预防疾病监测手册
作者:艾米·布莱恩,公共卫生硕士;塔米·斯科夫,密西西比州;帕姆·卡西迪女士;玛丽亚·露西亚·通德拉博士;安娜·阿科斯塔,医学博士
疾病描述
百日咳,通常被称为百日咳,是一种由细菌引起的传染性呼吸道疾病百日咳博德特氏菌。这种疾病的典型特征是长时间的阵发性咳嗽,并常伴有吸气性咳嗽。疾病表现可随年龄和既往暴露史或疫苗接种史而变化。年幼的婴儿可能会出现呼吸暂停而没有其他疾病症状。具有一定免疫力的成年人和青少年可能仅表现出轻微症状,或出现典型的长时间阵发性咳嗽。所有人的咳嗽都会持续几个月。
百日咳很少在接种疫苗的健康人群中引起严重并发症。然而,婴儿患百日咳相关并发症和死亡的风险最大。肺炎是所有年龄组中最常见的并发症;癫痫和脑病很少见,通常只发生在非常小的婴儿身上。死亡并不常见,最有可能发生在未接种疫苗的婴儿中,尽管在年龄较大的儿童和有严重潜在健康问题的成人中偶尔会有死亡报道[1]。
除百日咳之外、3个其他博德特氏菌物种:副百日咳菌, 霍氏鲍特菌,以及支气管败血菌也会导致人类疾病。 副百日咳菌导致百日咳样疾病,通常比百日咳轻微,可能是因为细菌不产生百日咳毒素。混合感染百日咳菌和副百日咳菌可能发生,但不常见。疾病归因于博德特氏菌以外的物种百日咳不向疾病控制和预防中心(CDC)报告。
背景
在前疫苗时代,百日咳是一种常见的儿童疾病,也是美国儿童和婴儿死亡的主要原因。常规儿童疫苗接种导致发病率从1922年至1940年平均每100,000人150个报告病例下降到1976年每100,000人0.5个病例[2]。然而,报告的百日咳发病率在20世纪80年代开始增加,并且近年来已经观察到疾病的显著高峰。2012年,全国报告了48,277起病例,超过了1955年以来的水平。自2012年以来,报告的百日咳病例有所减少,2017年报告了18,975例;然而,与1990年代和2000年代初观察到的水平相比,水平仍然显著增加。多种因素可能导致了这种增加,包括无细胞百日咳疫苗的免疫力下降,供应商和公众意识的提高,诊断测试的改进,以及百日咳细菌内可能的分子变化。百日咳的发病率在幼儿中仍然最高。从2012年到2017年,在向CDC报告的所有百日咳相关死亡(n = 72)中,66.7%是两个月以下的婴儿,他们太小,无法接种DTaP疫苗。截至2017年,百日咳的第二高发病率继续发生在学龄儿童和青少年中[3–5]。
快速病例识别的重要性
百日咳的早期诊断和治疗可能会限制它向其他易感人群的传播。当高度怀疑百日咳时,应尝试识别高危家庭和其他密切接触者并提供化学预防,而无需等待实验室确认。当对百日咳的怀疑较低时,调查可以推迟到实验室确诊。然而,对孕妇和婴儿及其家庭接触者的化学预防不应拖延。
监督的重要性
通过病例调查收集的监测数据用于评估疾病的影响和监测流行病学随时间的变化。监测数据还被用于指导公共卫生政策和制定预防和控制战略。CDC使用监测数据来监测百日咳的全国趋势,并确定处于危险中的人群。地方和州卫生部门使用监测数据来识别可能表明疫情爆发的相关病例群。
实验室监测,以监测百日咳有机体也很重要。的分离物百日咳通过常规监测收集的数据为研究人员提供了识别这种变化所必需的资源,包括在分子水平上生物体的最近变化[6–9]。这些信息对于理解人类进化至关重要百日咳以及这些变化如何影响目前的百日咳疫苗接种计划和其他预防策略。详见第七章“实验室测试”。
疾病减少目标
作为的一部分健康人2020项目提出了减少疾病的目标,即1岁以下儿童每年2,500例本土百日咳病例,11至18岁青少年每年2,000例[10]。2017年,在1岁以下的婴儿中报告了2,276例病例,而在11至18岁的青少年中观察到了6,171例病例[5]。
病例定义
以下百日咳病例定义于2019年6月由州和地区流行病学家委员会(CSTE)批准,并于2020年1月1日生效[11]。
临床病例定义
在缺乏更可能的诊断的情况下,咳嗽疾病持续≥2周,且至少具有以下体征或症状之一:
一阵咳嗽,或者
吸气“呐喊”或者
咳嗽后呕吐,或者
呼吸暂停(伴或不伴发绀)
实验室诊断标准
来自临床样本分离出百日咳菌
百日咳菌聚合酶链反应(PCR)为阳性
流行病学证据链
接触实验室确诊的百日咳病例。
病例分类
可能:
在缺乏更可能的诊断的情况下,疾病符合临床标准,或
任何持续时间的咳嗽疾病
o至少出现以下一种体征或症状:
咳嗽发作,或
吸气“呐喊”,或
咳嗽后呕吐,或
呼吸暂停(伴或不伴发绀)
和
o与实验室确诊病例接触(流行病学联系)
已确认:
任何持续时间的急性咳嗽疾病
o来自临床样本分离出百日咳菌,或
o百日咳PCR阳性
收集流行病学和临床数据对于报告符合临床病例定义的病例至关重要。研究者应尽一切努力收集有关咳嗽发作、呐喊、咳嗽后呕吐、呼吸暂停和咳嗽持续时间的信息,因为这些变量是确定个体是否符合百日咳临床病例定义所必需的。可行时,咳嗽发作后不久开始的病例调查应包括随访电话,以收集咳嗽持续时间至少为14天的信息。无论确证试验结果如何,随访都是必不可少的,这样才能报告符合临床病例定义的病例。疑似和确诊百日咳病例应由州卫生部门通过国家电子电信监测系统(NETSS)或国家电子疾病监测系统(NEDSS)报告给国家法定疾病监测系统(NNDSS)。
百日咳的实验室确认很重要,因为其他病原体可引起类似百日咳的症状。所有咳嗽且呈阳性的患者百日咳即使咳嗽持续时间少于14天,培养或PCR也应报告为确诊。
实验室测试
参考第22章,”对疫苗可预防疾病监测的实验室支持“了解百日咳实验室检测的详细信息以及标本采集和运输的具体信息。
标本收集
标本采集和运送是获得实验室诊断或疾病确认的重要步骤。已经发布了以下指南微生物制剂的标本收集和处理。还可以获得关于使用CDC实验室作为支持的信息参考和疾病监测;这包括
一个 中央网站申请实验室测试,
这形式[2页,2.80兆字节]向CDC提交标本时需要(参见附录23,表格# CDC 50.34),
病原体运输的一般要求信息(附录24[4页])—尽管该信息旨在指导向CDC提交标本,但也适用于向其他实验室提交标本;和
这CDC传染病实验室测试目录,其中不仅包含该机构的可订购检测列表,还包含有关适当标本类型、采集方法、标本量和联系点的详细信息。
确定谁患有百日咳,谁没有可能是困难的。只要有可能,应对所有疑似百日咳患者进行鼻咽拭子或吸出物检查。正确获取鼻咽拭子或抽吸物对于最佳实验室诊断是至关重要的。被要求获取这些标本的卫生部门人员和其他卫生保健从业人员应接受在鼻咽标本收集方面有经验的人员的培训和监督。CDC已经开发了两个简短的培训视频,用于收集鼻咽抽吸物和拭子标本,可在CDC上访问百日咳网站。
报告和病例通知
辖区内的病例报告
每个州和地区(管辖区)都有管理重大公共健康疾病和状况报告的法规或法律[12]。 这些法规和法律列出了需要报告的疾病,并描述了负责报告的个人或机构,包括医疗保健提供者、医院、实验室、学校、日托和儿童保育设施以及其他机构。报告人应联系管辖区/州卫生部门了解特定管辖区的报告要求。
向疾病控制中心通报病例
管辖区/州卫生部门对所有疑似和确诊百日咳病例的通知应使用事件代码10190通过NNDSS经由NETSS或NEDSS发送给CDC。当向NNDSS报告临时信息时,NETSS和NEDSS报告可以随着收集的附加信息而更新。NETSS和NEDSS接受有关临床症状、实验室确认和疫苗接种史的信息;这些信息包含在百日咳监测工作表(附录11[2页])可供病例调查时参考和使用。病例通知不应因信息不完整或缺乏确认而延迟。随着更多信息的出现,数据可以通过电子方式更新。
要收集的信息
病例调查应包括收集CDC百日咳监测工作表上列出的流行病学信息(参见附录11)。州卫生部门经常用与他们社区的病例相关的额外信息来补充建议的CDC调查问题。患者确诊时居住的管辖区应向疾病预防控制中心提交病例通知。
对报告的评论
当实验室检测未完成或呈阴性,但个体具有符合百日咳的症状时,确定咳嗽持续时间(具体而言,是否持续14天或更长时间)非常重要,以便确定一个人的疾病是否符合临床病例的定义。如果第一次访视是在咳嗽发作后14天内进行的,并且在访视时咳嗽仍然存在,那么在咳嗽发作后14天或之后进行随访是很重要的。
百日咳病例调查方法因州和地方卫生管辖区而异;CDC致力于帮助提高百日咳监测实践的标准化。请参考附录11以获得描述百日咳监测工作表中概述的每个数据元素的详细说明书。
接种疫苗
有关百日咳疫苗使用的具体信息,请参阅粉红色的书,它提供了一般建议,包括疫苗使用和调度、提供者的免疫策略、疫苗内容、不良事件和反应、疫苗储存和处理以及禁忌症和注意事项。
加强监视
一些监测活动可以改进病例的发现和报告,以及病例报告表信息报告的完整性和准确性。除了下面概述的那些之外,第19章,“加强监控,“列出了可能适用于百日咳监测的活动。
确保定期和适当的诊断测试
正确使用可用的诊断测试非常重要。为确保百日咳诊断和报告得到优化,报告辖区应针对通过常规监测发现的病例,评估与咳嗽发作相关的诊断检测时间。百日咳的细菌培养在咳嗽的前2周和使用抗生素之前最有用。PCR可以在咳嗽发作的2-4周内有效地诊断百日咳,尽管3周后敏感性下降。适当的血清学检测在咳嗽发作后的2-8周内最有用;但是,这种检测对于病例报告来说不是确认性的。在不适当的时间进行诊断检测可能会导致假阳性和假阴性结果,从而降低百日咳诊断的总体质量,并最终降低百日咳监测的质量。
诊断测试的最佳时间(以周计)
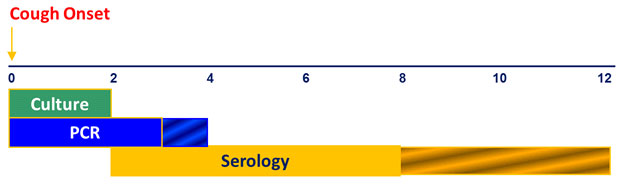
与许多其他疫苗可预防的儿童疾病不同,百日咳仍然是美国的地方病。预计所有社区都会出现病例;一个管辖区几年没有报告病例可能反映了未能诊断和/或报告疾病,而不是没有疾病。正在进行的诊断测试的水平可以通过审查辖区内医生所要求的百日咳诊断测试的数量(例如,培养或PCR结果)来评估。
监控监视指标
定期监测监测指标可能会发现监测和报告系统中需要改进的具体领域。一些建议监测的监测指标包括:
百日咳病例调查期间收集的关键数据元素的完整性。有关临床表现、抗生素治疗、疫苗接种史和流行病学数据的信息尤为重要,应尽可能全面收集。
婴儿、儿童、青少年和成人中报告的病例比例。报告的百日咳病例主要集中在婴儿身上的管辖区可能遗漏了其社区中相当大比例的百日咳疾病。
仅通过DFA或血清学试验诊断的病例比例。百日咳的高比例的非确认性实验室检测可能表明需要增加教育和促进正确的百日咳诊断检测实践。
在疑似和确诊病例中,咳嗽发作与通知州或地方公共卫生当局之间的中位时间间隔。
扩大百日咳数据收集
美国疾病预防控制中心与参与新发感染项目(EIP)网络的7个州(CO、CT、GA、MN、NM、NY和OR)合作,对百日咳和其他疾病进行强化监测博德特氏菌物种。EPS的特点是增强的病例确定和扩大的数据收集,超出了通过NNDSS在全国范围内要求的范围。参与站点收集分离物和标本(如有),供CDC百日咳和白喉实验室进一步鉴定。EPS站点还为开展百日咳专项研究提供基础设施,包括旨在评估百日咳预防和控制策略的研究。
对收集更多百日咳监测信息感兴趣的其他州可考虑增加以下目前未包括在国家百日咳监测工作表上的数据元素:
发绀(患者在百日咳感染期间是否出现过发绀?)
医护人员状况(患者在百日咳感染期间是否受雇为医护人员?)
女性患者在咳嗽发作时的妊娠状态(患者在咳嗽发作时是怀孕还是产后?)
对于小于1岁的患者:
o母亲的Tdap疫苗接种史(母亲在与婴儿病例患者妊娠之前、期间或之后是否接种了Tdap?)
o出生时的胎龄(周)
完成百日咳死亡工作表
目前,没有百日咳相关死亡的标准报告指南。为了提高对致命性百日咳感染相关特征的理解,疾病预防控制中心在2018年制定了百日咳死亡工作表。工作表旨在获取所有人的临床、实验室和流行病学信息实验室诊断或者流行病学相关导致死亡的百日咳病例,无论死者是否符合CSTE百日咳病例定义的报告要求。报告致命性百日咳病例的辖区应确保疾控中心百日咳死亡工作表填好并传真给Amy Blain,电话:404-235-1822。详细说明在VPDs附录监控手册中提供。
使用电子方法简化报告
尽管许多监视系统仍然依赖纸和笔来收集数据,但是使用来自诸如电子病历、电子病例报告 [13–19]和临床实验室信息系统(LIMS)可以显著提高报告速度、提高数据质量并减少工作量。
病案调查
病例调查通常包括审查实验室、医院和诊所记录,以及免疫登记,这是关于诊断和免疫史信息的最佳来源。调查还包括对患者的访谈,这对于确定传染源和有风险的接触者是必要的。调查可包括对患者的治疗和对接触者的化学预防和/或疫苗接种。
治疗和化学预防
抗菌治疗通常不会减轻疾病的严重程度,除非在疾病早期发作性咳嗽之前开始 [20]。早期治疗减少了传播,对疾病控制至关重要。通过降低患者的传染性和保护密切接触者,可以限制百日咳的传播[21。患有百日咳的人从症状开始到发病后的第三周或开始有效的抗菌治疗后的第5天都具有传染性。对于治疗和化学预防,推荐的抗菌剂和剂量是相同的[20]。
推荐三种大环内酯类药物(阿奇霉素、红霉素、克拉霉素)用于治疗百日咳。阿奇霉素是最受欢迎的,因为它是在一个短,简单的方案,每天1剂,持续5天。它是用于1个月以下婴儿的首选抗菌剂。对于小于1个月的婴儿,应谨慎使用大环内酯类药物:一些研究表明红霉素和阿奇霉素与婴儿肥厚性幽门狭窄有关(IHPS)。然而,小于1个月的婴儿患严重百日咳和危及生命的并发症的风险增加。这些风险超过了与使用大环内酯类药物相关的IHPS的潜在风险。的阻力百日咳大环内酯类抗生素是罕见的,抗生素敏感性试验并不推荐常规。在某些情况下,检测是适当的,当怀疑治疗失败时,建议进行检测。有关如何联系CDC百日咳和白喉实验室讨论药敏试验的信息,请参考第七节“实验室试验”。如果怀疑对大环内酯类药物有耐药性,或者禁用大环内酯类药物,建议使用甲氧苄啶-磺胺甲恶唑(TMP-SMZ)进行治疗。TMP-SMZ不应用于治疗2个月以下的婴儿[20]。
CDC建议对百日咳患者的高危接触者和家庭成员进行化学预防。有关化学预防的更多具体信息,请参见下面的疫情控制部分。
有限的可用数据表明副百日咳菌对抗生素的敏感性低于百日咳,尽管一些研究表明红霉素、阿奇霉素、克拉霉素、TMP-SMZ和环丙沙星对百日咳有活性副百日咳菌[20-29]。由于抗生素治疗的临床有效性数据有限,治疗决策应基于临床判断,特别注意特殊人群,包括婴儿、老年人和免疫缺陷者;可能需要进行治疗以防止严重后果并缩短病程。
接种疫苗
在百日咳调查过程中,可以识别百日咳病例的接种不足接触者。未接受推荐数量的含百日咳疫苗接种(即DTaP,Tdap)的接触者应遵循适龄的补充免疫计划[30,31]。疫苗接种不能替代化学预防,也不太可能预防已经感染的人的疾病百日咳[30-33]。
爆发控制
百日咳爆发可能难以识别和管理。其他呼吸道病原体经常引起类似于百日咳的临床症状,并且确实发生与其他病原体的共循环。为了做出适当的反应(例如,提供适当的化学预防),重要的是要确认百日咳并确定是否是其他病原体促成了该爆发。因为培养是对百日咳最特异的测试,建议在任何怀疑百日咳爆发的时候,通过培养确认至少一个疑似百日咳病例。
为了降低新妈妈和她们的婴儿患百日咳的风险,特别是那些太小而不能接种疫苗的婴儿,ACIP建议孕妇在每个怀孕。在疫情爆发期间,预防措施应侧重于努力提高孕期Tdap覆盖率,以减少易感婴儿的严重疾病和可能的死亡。
在美国,百日咳发病率仍然很高,而且社区传播很普遍。因此,广泛的接触者追踪和在接触者中广泛使用化学预防可能不是对有限的公共卫生资源的有效利用。虽然如果在症状出现前给予抗生素可以预防百日咳疾病,但没有数据表明在接触者中广泛使用化学预防可以有效控制或限制百日咳爆发的范围。另一个重要的考虑是抗生素的过度使用;疾控中心提倡医疗服务提供者和患者明智地使用抗生素[34]。考虑到这些因素,疾病预防控制中心支持通过以下措施将化学预防的目标对准那些有患严重百日咳高风险的人和那些与患严重百日咳高风险的人有密切接触的人:
为百日咳病例的所有家庭接触者提供化学预防。在家庭内部,即使家庭接触者接种了最新疫苗,二次感染率也很高[35]。在指标患者咳嗽发作的21天内,对无症状的家庭接触者进行抗菌预防可以预防有症状的感染。
在暴露于百日咳病例的高危接触者后21天内提供化学预防。其中包括:
o妊娠晚期的婴儿和妇女——小于12个月大的婴儿,尤其是小于4个月大的婴儿,会出现严重且有时致命的百日咳相关并发症。妊娠晚期的妇女可能是百日咳传染给新生儿的来源。
o所有患有可能因百日咳感染而恶化的原有健康状况的人(例如,免疫功能低下的人和患有中度至重度经药物治疗的哮喘的患者)。
o本身与小于12个月的婴儿、孕妇或有严重疾病或并发症风险的已有健康状况的个人有密切接触的接触者。
o高风险环境中的所有接触者,包括小于12个月的婴儿或妊娠晚期的妇女,包括但不限于新生儿重症监护室、儿童护理机构和产科病房。
在有限的封闭环境中,当确定的病例数量很少时,以及当社区范围的疫情没有持续时,更广泛地使用化学预防可能是合适的。然而,当百日咳的持续传播明显时,不建议使用多轮抗生素。与其重复一个疗程的抗生素,不如对接触者进行为期21天的百日咳症状和体征的监测。
在学校、日托中心和医院等场所爆发百日咳时,可以考虑对有症状的疑似百日咳患者进行积极筛查。对疑似病例的主动筛查潜在地减少了百日咳患者的暴露,鼓励了对病例的及时医学评估和治疗,并促进了对具有感染或感染并发症的高风险的密切接触者及时施用抗生素[35-42]。
参考
1.Vitek CR,Pascual FB,Baughman AL,Murphy TV。20世纪90年代美国婴儿百日咳死亡率的增加。儿科传染病杂志 2003;22(7):628–34.
2.戴维斯SF,斯特雷贝尔PM,科奇SL,泽尔ER,哈德勒SC。百日咳监测—美国,1989-1991年。MMWR监测总结1992;第四十一章第十一至十九节。
3.疾病控制中心。百日咳-美国,2001-2003年. Morb莫尔布凡人周代表 2005;54(50):1283–6.
4.Guris D,Strebel PM,Bardenheier B .,等,《美国百日咳流行病学的变化:1990-1996年报告的青少年和成人发病率增加》。临床感染疾病1999;28(6):1230–7.DOI: 10.1086/514776。
5.1990-2015年国家法定传染病监测系统。佐治亚州亚特兰大美国卫生与公众服务部疾病控制与预防中心公共卫生科学服务办公室监测、流行病学和实验室服务中心健康信息学和监测部,邮编:30329。
6.施米特克AJ,博尼KO,马丁SW,斯科夫TH,通德拉ML,塔蒂KM。1935-2009年美国百日咳杆菌分离株的种群多样性。急诊传染病2012;18(8):1248–55.DOI: 10.3201/eid1808.120082
7.Pawloski LC,Queenan AM,Cassiday PK,等. pertactin缺乏的患病率和分子特征百日咳博德特氏菌在美国。临床免疫疫苗2014;21:119–25.DOI: 10.1128/CVI.00717-13
8.Martin SW,Pawloski L,Williams M,Weening K,DeBolt C,Qin X,等.百日咳杆菌的Pertactin阴性菌株:一种可能的选择优势的证据。临床感染疾病2015;60(2):223–7.DOI: 10.1093/cid/ciu788。
9.凯西迪峰,斯科夫TH,贾瓦希尔S,汤德拉ML。2000-2012年美国百日咳博德特氏菌分离株脉冲场凝胶电泳图谱优势的变化。急诊传染病2016;22(3):442–8.DOI:10.3201/开斋节15301.636386366616
10.美国卫生与公众服务部。疾病预防和健康促进办公室。健康人2020。DC的华盛顿。
11.CSTE。修订全国百日咳监测的病例定义。CSTE立场声明19-ID-08:佐治亚州亚特兰大市:CSTE;2019.
12.Adams DA,Thomas KR,Jajosky R,等,《美国2014年应报告的传染病和状况摘要》。Morb莫尔布凡人周代表2016;63(54):1–152 DOI:10.15585/mmwr . mm 6354 a 1
13.疾病控制中心。改善州和地方疾病监测的进展——美国,2000-2005年. Morb莫尔布凡人周代表 2005;54(33):822–5.
14.CSTE。通过使用HL7 CDA增强公共卫生团体的电子信息交换能力来改进公共卫生实践[5页]。CSTE立场声明13-SI-03;佐治亚州亚特兰大市:CSTE;2013.
15.CSTE。国家法定传染病的公共数据结构。CSTE立场声明15-EB-01[6页]。佐治亚州亚特兰大市:CSTE;2015.
16.史密斯PF,哈德勒JL,斯坦伯里M,罗尔夫斯RT,霍普金斯RS;CSTE监视战略小组。“蓝图2.0版”:为21世纪更新公共卫生监测。公共卫生管理实践2013年5月-6月;19(3):231–9.doi:10.1097/phh . 0b 013 e 318262906 e
17.CSTE。国家法定疾病监测系统的回顾和建议:州和地方卫生部门的观点[49页].
18.CSTE。2004-2010年国家卫生部门电子实验室报告评估:结果和建议[4页]。[评估简介]。佐治亚州亚特兰大市:CSTE;2012.
19.麦克肯齐WR,戴维森AJ,维森塔尔A等,《电子病例报告的前景》。公共卫生代表2016;131(6):742–6.https://journals.sagepub.com/doi/10.1177/0033354916670871
20.疾病控制中心。推荐用于百日咳治疗和暴露后预防的抗菌药物:2005年CDC指南. MMWR代表2005;54(RR-14):1–16。
21.美国儿科学会。百日咳。在:金伯利DW,编辑。红皮书:传染病委员会2015年报告。伊利诺伊州埃尔克格罗夫村:美国儿科学会;2015:608–21.
22.马斯特伦托尼奥P,斯特凡内利P,朱利亚诺M等。副百日咳菌博德特氏菌儿童感染:流行病学、临床症状和分离株的分子特征。临床微生物学杂志 1998;36(4):999–1002.
23.霍普·JE,Tschirner T .琼脂稀释敏感性试验培养基的比较百日咳博德特氏菌和副百日咳菌博德特氏菌. 欧洲临床微生物感染疾病杂志 1995;14(9):775–9.
24.霍普·JE,布里斯基尔百日咳博德特氏菌和副百日咳菌博德特氏菌两种酮内酯类(HMR 3004和HMR 3647)、四种大环内酯类(阿奇霉素、克拉霉素、红霉素A和罗红霉素)和两种安沙霉素(利福平和利福喷丁)。抗菌剂化学试剂 1998;42:965–6.
25.霍普·JE,Tschirner T .比较Etest和琼脂稀释法检测三种大环内酯类抗生素的活性副百日咳菌博德特氏菌. 诊断微生物感染疾病1997;28(1):49–51.DOI:10.1016/s 0732-8893(97)89160-2
26.霍普·JE,拉希米·加卢加希,塞伯特·g百日咳博德特氏菌和副百日咳菌博德特氏菌至四种氟喹诺酮类(左氧氟沙星、d-氧氟沙星、氧氟沙星和环丙沙星)、头孢匹罗和美罗培南。抗菌剂化学试剂 1996;40(3):807–8.
27.霍普JE,西蒙CG。的体外敏感性百日咳博德特氏菌和副百日咳菌博德特氏菌七种氟喹诺酮。抗菌剂化学试剂1990;34(11):2287–8.DOI: 10.1128/AAC
28.霍普·JE,艾希霍恩博德特氏菌 百日咳和副百日咳菌博德特氏菌. 欧洲临床微生物感染疾病杂志1989;8(7):653–4.DOI: 10.1007/BF01968151
29.Watanabe M,Haraguchi Y .体外药物敏感性副百日咳菌博德特氏菌各种抗菌剂。抗菌剂化学试剂1989;33(6):968–9.DOI: 10.1128/AAC.33.6.968
30.疾病控制中心。4个月至18岁晚开始或晚了1个月以上的人的补充免疫计划——美国,2017年[8页]。【更新于2017年2月6日;引用于2017年3月14日】。
31.疾病控制中心。按疫苗和年龄组分列的19岁及以上成年人的推荐免疫接种计划——美国,2017年[6页]。【更新于2017年2月6日;引用于2017年3月14日】。
32.毕斯加德,克里斯蒂CD,瑞辛SF,桑德恩GM,卡西戴PK,戈默索尔C,等。中国流行病学杂志。百日咳博德特氏菌通过脉冲场凝胶电泳图谱:辛辛那提,1989-1996。感染疾病2001;183:1360–7.DOI: 10.1086/319858
33.细菌对抗生素的敏感性博德特氏菌多中心百日咳监测项目中分离出的菌种。抗菌剂化学试剂1988;32(1):137–40.DOI: 10.1128
34.疾病控制中心。变聪明:知道抗生素何时起作用。佐治亚州亚特兰大[更新日期:2013年10月23日;引用于2014年1月20日】。
35.我是说,我是说,我是说。早期使用红霉素预防家庭中百日咳的二次传播。我是孩子吗1992;146(2):177–81.土井:10.1001/阿奇佩迪。36801.88686868661
36.使用红霉素治疗百日咳暴露人群的证据回顾。流行病感染 1998;120(2):143–9.
37.Halperin SA,Bortolussi R,兰利·JM等:一项针对培养阳性儿童家庭接触者的依托红霉素化学预防的随机、安慰剂对照试验百日咳博德特氏菌感染。小儿科1999;104(4):e42
38.冯克尼希。抗生素在预防和治疗百日咳中的应用。儿科传染病杂志2005;24(5个补编):S66–8。
39.Alexander EM,Travis S,Booms C,Kaiser A,Fry NK,Harrison TG,等,《新生儿病房百日咳暴发:一名医护人员作为可能来源的鉴定》。医院感染2008;69(2):131–4.2008年2月11日
40.Elumogo TN,Booth D,Enoch DA,Kuppuswamy A,Tremlett C,Williams CJ等。百日咳博德特氏菌在新生儿重症监护室:确定母亲是可能的病源。医院感染2012;82(2):133–5.DOI: 10.1016/j.jhin.2012.07.012
41.疾病控制中心。推荐用于百日咳治疗和暴露后预防的抗菌药物:2005年CDC指南。MMWR代表2005;54(RR14):1–16。
42.克拉克塔。应对百日咳。儿科杂志 2012;161(6):980–2.
相关页面
上次审阅时间:2020年5月11日
来源:国家免疫和呼吸疾病中心
Hits: 22
