Contents
Why I care about other people’s vaccination status
我在社交媒体上经常看到类似的问题:如果你/你的家人都接种了疫苗,为什么还要关心我孩子的疫苗接种情况?我的回答是:
我非常注重确保自己及时接种疫苗。据我所知,我的免疫系统没有问题。
这就引出了一个问题:我有什么权利关心别人的疫苗接种情况?我理解为什么很多人会觉得,在这种情况下,我不应该关心别人的疫苗接种决定,尤其是孩子的。如果您不介意,我想有机会解释一下为什么这种想法是错误的。
在开始之前,我想明确指出一点:无论人们为孩子做出怎样的医疗决定,本质上他们都是为了孩子的福祉着想。接受疫苗的人和拒绝疫苗的人,其目的都是为了确保孩子获得最佳的健康结果。没有人会因为疫苗接种决定与你不同而本质上是邪恶的,认为他们邪恶的行为对任何事情都没有益处。
我最近在 Threads 上看到一篇帖子(在我写这篇帖子的时候它已经被删除了),我在下面原封不动地转载了它:
我不明白为什么有人会关心你给孩子接种疫苗还是不接种疫苗。如果你的孩子接种了疫苗,就别管我们其他人怎么对待自己的孩子!我又不会跑到你家来教你怎么育儿。🤷♀️
我认为这确实是一个非常合理的问题。我想先花些时间探讨一下这个问题背后的精神。从根本上讲,它传达了一些非常清晰的自由主义理念。它暗示了隐私权 ,谈到了儿科护理人员在决策方面的自主权——这些都是相对而言没有争议的观点。它也把接种疫苗视为个人选择,我认为很多人会对这种说法提出异议,但我建议我们暂时先接受这个观点。从根本上讲,这个问题将自由置于一切之上。侵犯这种自由是不可接受的侵犯,也是任何一方应受谴责的越权行为。
对自由的考虑不全面
即使我们承认接种疫苗完全是个人选择,但从这个角度来看,认为个人的疫苗接种状况无关紧要的想法,在接触到疫苗可预防疾病的现实后,就站不住脚了。
从根本上讲,自由主义思想的核心在于确保人们拥有自主选择的权利,这意味着任何限制选择的政策,尤其是通过强制手段限制选择的政策,都是不可取的。当我想到自由时,首先想到的就是身体自主权。当这涉及到诸如法律规定的生育权等问题时,它就具有了人性化的体现,人们可以根据自身对此事的看法对其进行褒贬。但是,如果我们最基本的自由所面临的最大威胁根本不涉及人性呢?不妨想想,我们无需思考的那些自由:
我们不会去想行走或奔跑的自由。
我们很少会去思考能够自由呼吸空气的自由。
我们没有意识到拥有构建复杂思想并付诸行动的自由是多么重要。
我们没有意识到自己有自由去构建一个我们自己选择的家庭结构。
我们往往忽略了无需药物就能行使其他自由所带来的自由。
自由主义思想中存在一种倾向 ,即认为默认存在的权利 (消极权利)比主动权利(与行动可能性相关的权利)更重要。还有什么比上述任何权利更能体现消极权利呢?就疫苗而言:
脊髓灰质炎最臭名昭著的或许是它会威胁到行走或奔跑的能力,但许多其他可通过疫苗预防的传染病也会影响到这种能力,例如脑膜炎球菌病(其中脑膜炎球菌血症经常需要截肢才能保住性命)、 百日咳 (其中脑损伤会损害许多自主功能)、 麻疹 (其中脑炎会损害许多自主功能)等等。
脊髓灰质炎和破伤风都会导致膈肌麻痹,从而丧失呼吸能力。多种疫苗可预防疾病会对呼吸系统造成严重损害,导致永久性功能障碍,甚至需要肺移植才能维持呼吸。一些疫苗可预防疾病与哮喘有关 ,哮喘患者呼吸会比非哮喘患者困难得多。
构建复杂思维的能力与大脑功能直接相关,而多种疫苗可预防疾病会通过多种机制直接威胁大脑功能,例如,任何一种麻疹脑炎,尤其是亚急性硬化性全脑炎;百日咳引起的缺氧性(或可能是中毒性或出血性)脑损伤;B 型流感嗜血杆菌或肺炎球菌或脑膜炎球菌引起的脑膜脑炎等等。将这些想法付诸行动可能取决于我们能否随心所欲地控制身体,而上述疫苗可预防疾病会威胁到这种能力。更新的证据还表明,水痘尤其可能在阿尔茨海默病的发展过程中发挥作用,而阿尔茨海默病正是对这种自由的明显威胁。
重要的是,尽管数据中已逐渐达成共识 ,但关于水痘-带状疱疹病毒与痴呆症之间是否存在关系,仍有许多悬而未决的问题。
就特定类型家庭的构建而言, 风疹和水痘都以导致先天性异常而闻名,这些异常可能导致流产或造成终身残疾和挑战。 虽然也有报道称孕期感染麻疹会导致先天性异常 ,但麻疹不像水痘和风疹那样具有明显的异常聚集性。 腮腺炎可能导致不孕和生育力低下。
认为传染病和慢性病是互不相干的两类疾病的观点是错误的。 自新冠肺炎疫情爆发以来, 感染后综合征日益受到重视,但两者之间的联系也远比我们所知的要复杂得多。例如, 麻疹脑炎可导致癫痫发作,患者可能需要终身服用抗癫痫药物。B 型流感嗜血杆菌、脑膜炎球菌和肺炎球菌可引起沃特豪斯-弗里德里希森综合征 ,导致肾上腺受损,患者需要终身服用皮质醇进行激素替代治疗。肝炎(例如由乙型肝炎或甲型肝炎病毒感染引起的肝炎)会影响药物代谢,从而极大地增加药物治疗这些慢性病的难度。
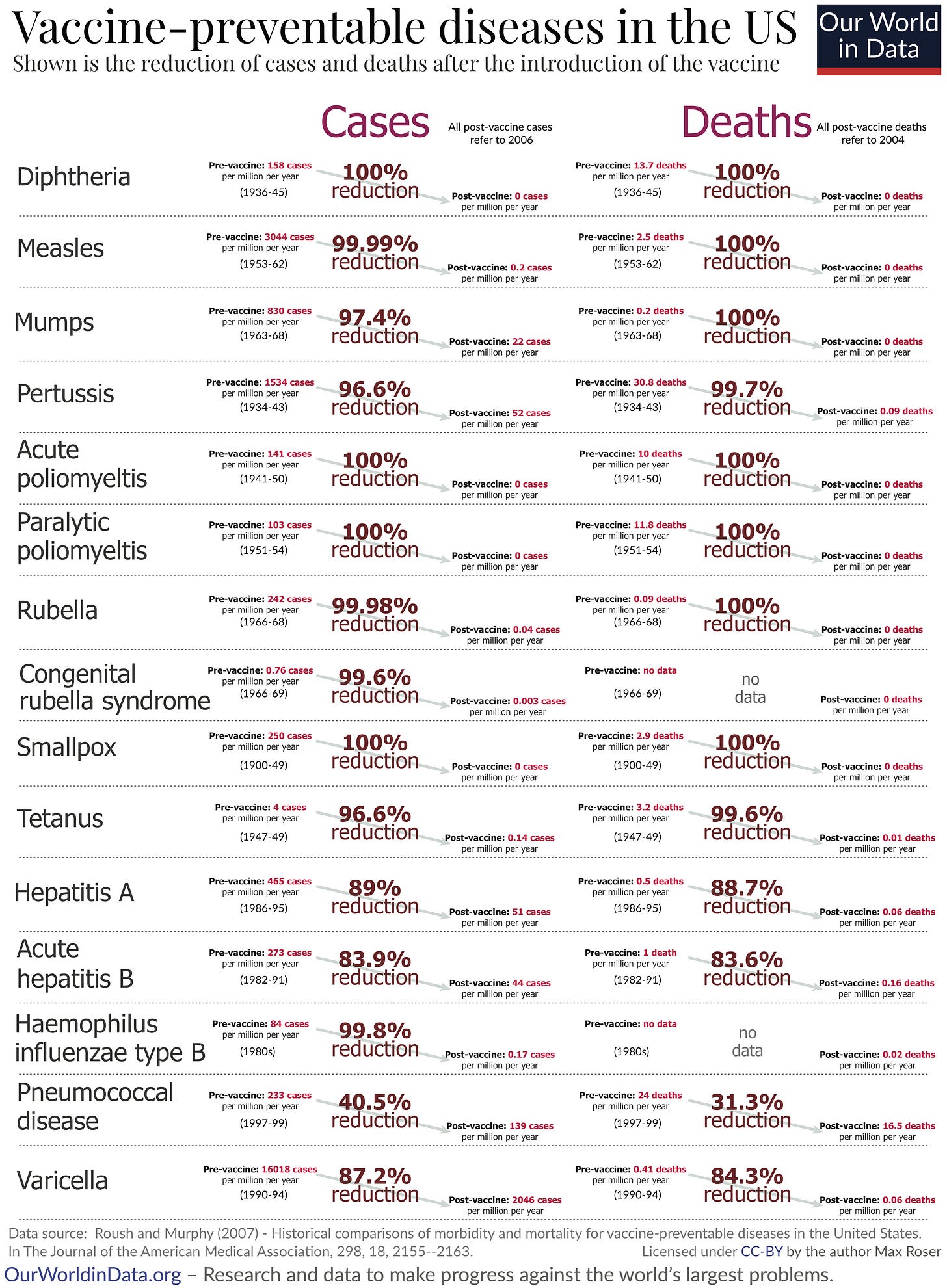
毋庸赘言,有无数例子表明,疫苗可预防疾病正在威胁一些最基本的消极权利,而根据自由主义的指导原则,这应当是令人憎恶的。鉴于接种疫苗后出现这些问题的发生率比疫苗可预防疾病低几个数量级 ¹,而且疫苗在控制疫苗可预防疾病方面取得了显著成效 :
也就是说,出于严谨性考虑,我并未解释他人的疫苗接种状况如何与我息息相关。简而言之,这之所以与我相关,是因为除了破伤风之外,人们感染疫苗可预防疾病的方式都是通过接触他人,而了解哪些人感染这些疾病的风险显著更高,会影响我可能想要主动采取的决策,以确保我或我所关心之人的消极权利得到维护。我认为自由主义可能会以隐私权的形式提出反驳 , 即我们无权知晓任何特定个体的疫苗接种状况。这种观点或许有其道理,但却未能充分考虑疫苗接种的实际问题。例如,人们可能希望优先选择疫苗接种率高于其预期阈值的学校送孩子上学。而获取这些信息并不需要披露任何特定个体的疫苗接种史。例如,在家庭互动的情况下,如果新生儿出生,其他家庭成员想要探望,有人可能会认为,根据家庭成员享有的隐私权,婴儿的父母无权了解其他家庭成员的疫苗接种情况。然而,婴儿的父母要求探望者出示疫苗接种证明作为探望新生儿的条件,这并不违反上述规定。毕竟,这是家庭的私人决定,对吗?
也就是说,尽管自由主义的观点带给我们很多,但我认为它在某些其他关键考虑因素方面存在不足。
儿童不可侵犯的尊严
在儿科领域,以往的自由主义观点本质上将儿童视为自身健康的非主体,仅仅是照护者决策的对象,并且忽略了疫苗接种决策的非个体层面的外部性(尽管忽视外部性在一些自诩为自由主义者的群体中颇为流行,但我不能将其视为一种合理的主张,因为它必然会导致诸如“酒后驾车没有错”之类的荒谬结论,从而在自由主义的哲学和结果主义基础中产生内在矛盾 )。直白地说,自由主义对疫苗接种状况问题的框架本质上将儿童视为其照护者的私有财产。但这种观点究竟有多站得住脚呢?
现在我要提出一个假设情境。我想事先说明,我提出这个情境并非因为我认为它与疫苗接种决策有直接可比性(实际上并没有),而是因为它能以人们可能没有意识到的方式,启发我们思考自身的观点。情境如下:
假设有一位照护者持续虐待儿童,例如,让他挨饿。这个孩子和照护者与你素不相识。你与他们的选择和结果没有任何个人联系或利害关系。你也不会因此受到任何影响。
尽管对于谁应该代表儿童的福祉进行干预以及具体如何干预,理性的人们可能会有分歧,但我认为可以合理地认为,绝大多数人都会同意,绝不能允许儿童挨饿的情况继续下去。既然我们几乎一致认为这是错误的,需要纠正,那么显然我们确实关心儿童作为个体,并且承认他们拥有权利。因此,儿童不能被视为其照护者决策权的简单延伸,而且,将儿童视为照护者的私有财产也并非上述绝大多数人真心持有的观点。
因此,饥饿情景对自由主义的疫苗接种框架提出了严重质疑,因为在这种观点下,疫苗接种仅仅是照护者根据自身最佳判断做出的决定。它排除了对儿童福祉的独立考量。而这正是我对整个思路最大的不满之处。
当许多疫苗倡导者被问及为何关心他人孩子的疫苗接种情况时,他们的回答通常强调没有疫苗能达到100%的有效性,以及拒绝接种疫苗会对群体免疫造成影响。这两点本身并没有错,但我认为他们忽略了这些决定中最直接受影响的群体:未接种疫苗的儿童。
我个人之所以关心他人的疫苗接种情况,最主要的原因是我关心他们的健康。未接种疫苗会大大增加感染和传播严重传染病的风险。
例如,在百日咳和麻疹疫情爆发期间,未接种疫苗的个体 :
感染百日咳的可能性是其他人的5.9到20倍
感染麻疹的可能性高出22至35倍
随着儿童年龄增长,他们的认知能力逐渐成熟 , 能够参与医疗决策,但幼儿极易感染疫苗可预防疾病。正因如此,我们才将儿童疫苗接种计划提前,以便尽可能全面、迅速地保护他们。婴儿、幼儿、儿童等无法选择自己的疫苗接种状态,也无法参与相关决策。相反,他们只能依靠照护者来维护其在认知能力成熟初期做出决策的能力——而这种能力恰恰会受到疫苗可预防疾病的威胁。
这其中存在着一种令人痛心的不对称:如今选择不给孩子接种疫苗的父母,绝大多数自身都接种过疫苗。承担不给孩子接种疫苗后果的并非他们, 而是他们的孩子 。不仅如此,如今的父母之所以能够生活在这样一个世界,是因为疫苗可预防疾病对他们而言是抽象的、陌生的问题,而这得益于他们及其父母通过接种疫苗建立了足以抑制这些疾病的群体免疫。
我想再次回到饥饿的比喻,讨论一下它与疫苗接种之间的一个关键区别。饥饿造成的危害是确定的,而拒绝接种疫苗造成的危害则是概率性的。 我认为,许多反对疫苗接种的人会辩称,他们有权决定风险阈值,一旦达到该阈值就需要进行干预。 但这个阈值本身就存在问题,因为风险的概率性部分是建立在其他人群的配合之上的。只要有足够多的人接种疫苗,疫苗可预防疾病造成的危害风险就仍然很低,因此,对某些人来说,他们自己或他们的孩子接种相应疫苗的风险就显得不合理。这反映了一些经济学家所说的 “公地悲剧 ”——个人对资源的使用导致了共享资源的枯竭。如果相关儿童没有接触到导致传染病的病原体,那么这种做法或许行得通,但这取决于其他人的行为方式与拒绝接种疫苗的人不同。如果足够多的人选择不给孩子接种疫苗,用鲍勃 ·西尔斯的话来说就是“躲在人群中”,那么这种策略就会失败。
除了对作为拥有权利的个体的孩子造成的直接伤害之外,我无法想象, 当你明明有能力阻止却因为自己的选择而导致孩子遭受重伤甚至死亡时,那种痛苦该是多么难以承受。我不希望任何人经历这种痛苦。
社区免疫与医疗保健系统
然而,有人可能会认为,即使他们不接种疫苗,其他人仍然应该保留接种疫苗的选择权,从而降低自身风险。这种说法固然没错,但却忽略了一些重要方面。2020 年的一项研究显示,高达 6.2%的成年人免疫功能低下,儿童的这一比例为 2.6%。 更新的数据显示,成年人的这一比例可能接近 6.6%(约十五分之一)。这给“其他人可以自行接种疫苗”的观点带来了挑战。
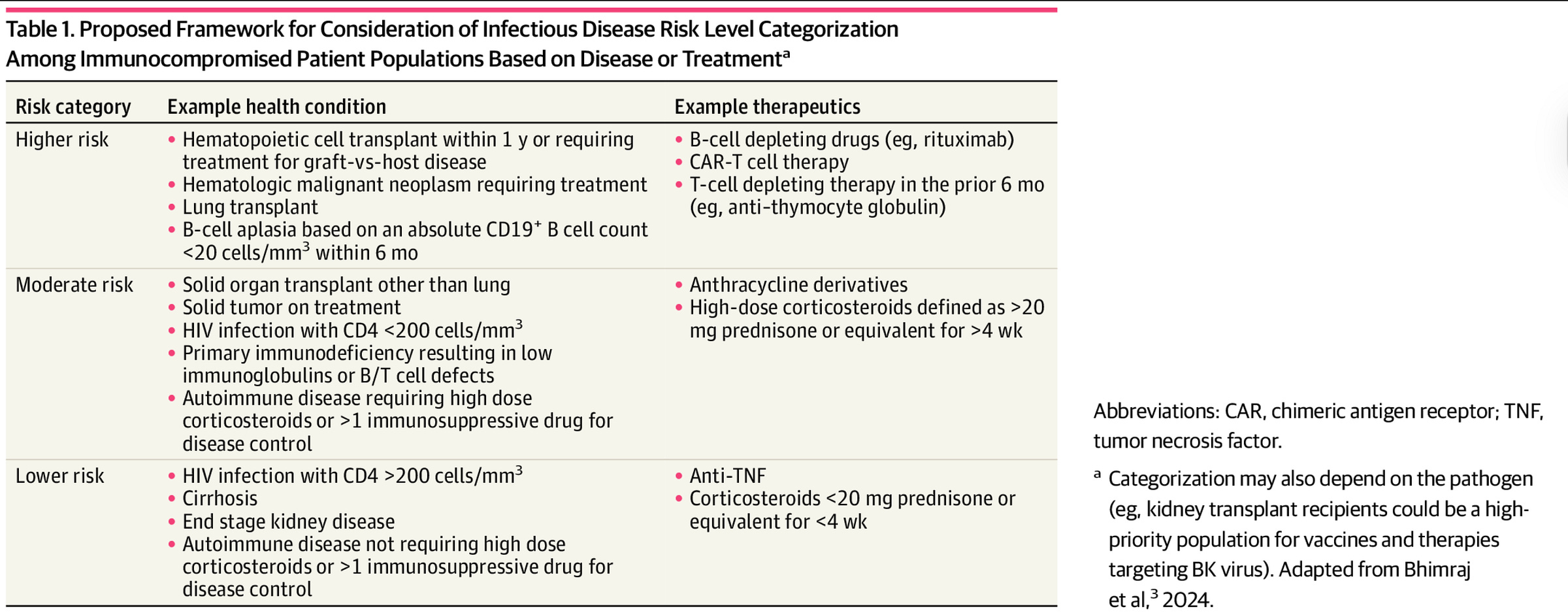
“免疫功能低下”一词涵盖范围很广,涉及多种情况,但某些(并非所有)免疫功能低下的情况会使某些疫苗不安全(例如,麻疹、腮腺炎、风疹联合疫苗和水痘疫苗等减毒活疫苗)。在其他情况下,即使疫苗本身安全,也可能无法产生同样有效的保护性免疫反应。虽然可以通过追加疫苗剂量来纠正这种情况,但这会延长获得“完全”保护所需的时间。值得注意的是,根据免疫功能低下人群在特定社区的集中程度,可能无法在特定社区内达到群体免疫阈值,因此该社区将面临疫情呈指数级增长的风险,尤其是在易受重症感染的社区。但这个问题远不止个别个体患病那么简单。
回到外部性这个话题,我想重新探讨一下未接种疫苗的个体在人群中积累究竟会造成什么影响,因为这一点似乎经常被误解。人们普遍认为“一旦人群数量低于群体免疫阈值,疾病就会卷土重来”。但实际上,这其中还有一些更微妙的因素,而且我认为这些因素至关重要。
我认为沟通上最大的障碍在于对“低于群体免疫阈值”的理解,因为这远比“疾病卷土重来”要复杂得多。事实上,任何尚未被根除的传染病都可能再次爆发。然而,疫情的爆发情况会受到诸多因素的影响,其中最重要的因素之一就是人群的免疫水平。
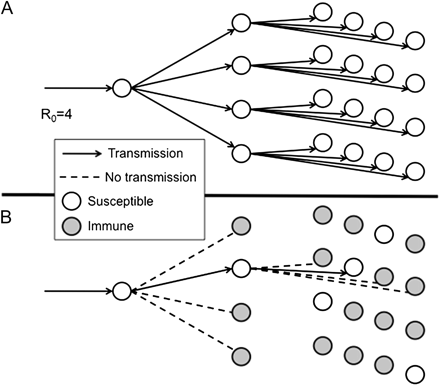
对于任何一种传染病,一个感染者平均会传染一定数量的人,当人群没有预先存在的免疫力时,传染人数会达到最大值。这个最大值被称为基本再生数,记为 R0。随着人群免疫力的提高,R0 会下降,变成有效再生数 R。群体免疫阈值是指将 R 降至 1 所需的免疫水平(更高的免疫水平会将 R 降至 1 以下)。然而,这忽略了一个令人震惊的数学事实,即 R 大于 1 意味着什么。R 大于 1 意味着该传染病的暴发将呈指数级增长,直到人群中有足够的免疫力将 R 降至 1 以下,或者采取其他措施阻止传染病的传播(例如,隔离、单独隔离、使用抗菌药物降低病原体载量/接种量或作为预防措施)。
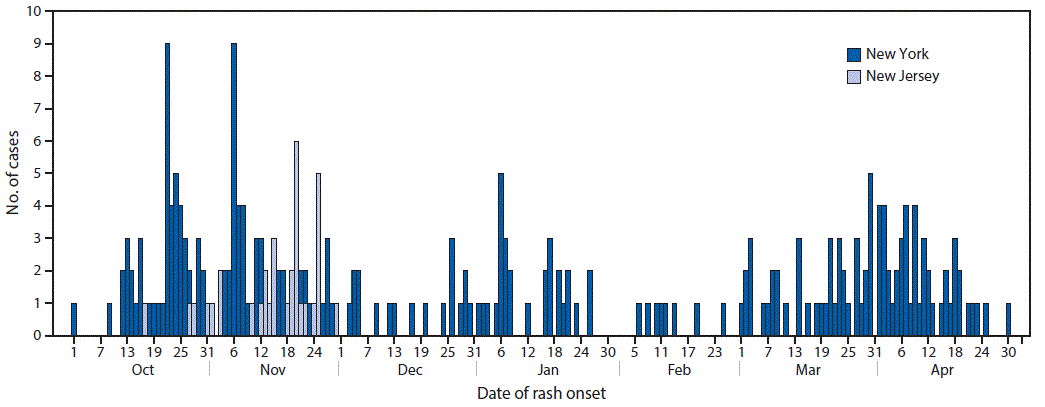
在某种病原体彻底消失(或至少根除)之前,总会有其相关传染病病例出现。这种情况几乎发生在美国已经(或曾经)消除的每一种疾病上。任何一年病例数都并非完全为零,而是可能出现输入性病例( 最常见的是未接种疫苗的美国居民出国旅行,感染疾病后返回美国——至少麻疹病例是如此),但只要人群中存在足够高的免疫水平,病原体就会被困住,无法进一步传播,从而导致病例数持续增加。这种现象具有很强的地域性,罗克兰县的麻疹疫情就证明了这一点。尽管美国整体麻疹疫苗接种率很高,纽约州当时的接种率高达 98%,但在 2018-2019 年,罗克兰县只有 77%的幼儿园儿童接种了疫苗。
在疫苗普及之前(即 20 世纪 60 年代),美国约有 50 万例麻疹确诊病例,而当时的美国人口大约只有现在的一半。按照目前疫情爆发时十分之一的住院率计算,这意味着大约有 5 万人住院。如今的人口几乎是 1960 年的两倍,因此,如果按线性比例计算,住院人数将达到约 9.4 万人。麻疹疫情的防控成本极其高昂 ,但对于任何寻求治疗的个人而言,这笔费用究竟意味着什么,我们却很难体会。
关键在于:医疗系统的容量是有限的,而且一直如此。目前以及在此之前,医疗系统都存在专业人员数量不足的问题,难以满足过多的患者需求(当然,具体情况会因一年中的不同时间、医疗机构或医院所在的地区等因素而有所变化)。对于拒绝接种疫苗的人来说,他们通常认为我们试图预防的传染病并不严重,或者即使感染了,康复的可能性也足够大,因此接种疫苗没有必要。虽然这种观点显然是错误的,但为了便于讨论,我们暂且假设它是真的。当这些疫苗可预防疾病再次成为地方性流行病时,人们寻求医疗救助会面临怎样的困境?
据估计 , 从 1994 年到 2023 年,美国常规儿童免疫接种避免了 5.08 亿例疾病、3200 万例住院和 110 万例死亡。在新冠肺炎疫情紧急阶段 , 整个医院病房甚至非临床空间都不得不被改造成新冠病房。如果我们回到人们停止接种麻疹疫苗的时代会怎样?现在再加上百日咳疫苗、b 型流感嗜血杆菌疫苗、脊髓灰质炎疫苗、肺炎球菌疫苗、脑膜炎球菌疫苗、腮腺炎疫苗、风疹疫苗、水痘疫苗、乙型肝炎疫苗、甲型肝炎疫苗、轮状病毒疫苗、白喉疫苗、破伤风疫苗、人乳头瘤病毒疫苗、呼吸道合胞病毒疫苗、流感疫苗,再加上新冠病毒疫苗。
平心而论,这些病例不会在一夜之间恢复到地方性流行水平。然而,随着人口更替,未接种疫苗的人群会不断积累,如果不加以纠正,我们实际上就会陷入那种境地,就像英国在韦克菲尔德疫苗欺诈事件后麻疹疫情爆发那样 。
如果因为任何原因需要就医 ,会是什么样的体验? 不良后果的发生率会如何变化 ?个人在保险费等方面的成本会如何变化?如果发生意外事故会怎样?如果老年人患有多种需要管理的复杂慢性疾病,又会怎样?
我宁愿我们不要创造可能让我们发现这一点的条件。
那么,那些不能降低病毒传播的疫苗呢?
之前的论点基于最大化人们的选择数量并尊重其选择架构的局限性,但这引出了一个问题:在疫苗不能降低传播的情况下,这些说法是否仍然成立?有些疫苗显然属于这种情况,例如破伤风疫苗。破伤风本身不具有传染性,因此破伤风疫苗无法降低传播。卡介苗(BCG)疫苗通常也被认为对传播没有影响(这也是研发新型结核病疫苗的主要动力)。 然而 ,在许多情况下,人们可能会错误地认为某种疫苗不能降低传播。例如:
这三种疫苗都能在一定程度上降低病毒传播,其效果在流行病学上具有重要意义。我认为,当人们说这些疫苗不能降低病毒传播时,他们其实是想用“无法将 R 值降至 1 以下”来表达这个意思,但这两者并不相同,而且这种区别至关重要。话虽如此,要讨论这个问题,就需要确定一个降低病毒传播有效性的下限,以此作为采取行动的依据。然而,实际上并没有客观的方法可以做到这一点,尽管我想提醒大家注意“涅槃谬误”。.
首先,我认为这并不会从根本上改变儿童疫苗接种的问题。接种疫苗的首要目的是保护接种者自身,而降低传播和感染率则是一种我们有时才能获得的意外惊喜。即便从严格的自由主义视角来看,我们也要承认,为儿童保留最多选择权的方案才是正确的。如果一种疫苗能够有效预防疾病,并且在流行病学背景下(例如,该疾病容易从国外传入)接种是合理的,那么即使这种疫苗对传播的影响微乎其微,儿童仍然应该接种。
同样,有决策能力的免疫功能低下者应该能够选择接种疫苗来保护自己,尽管疫苗的保护效果可能会降低,具体取决于免疫功能低下的原因。
这一点在考虑群体免疫阈值等问题时尤为重要。从自由主义视角来看,如果疫苗不能帮助形成针对特定传染病的群体免疫,那么就不能仅仅因为疫苗会对他人造成外部性影响就强迫人们接种,因为这些外部性本身并不会改变,除非某种传染病的致病率高到足以显著消耗医疗资源,从而导致全球范围内的不良后果。
总之,虽然这可能具有哲学意义,但我认为只要每个人都以准确的事实为基础,它就不会在实质上发生太大变化。
几点总结性意见
尽管我已尝试从哲学层面较为全面地探讨他人的疫苗接种状况为何与我相关,尤其是在自由主义疫苗决策概念的不足之处,但现实情况是,大多数认同原帖中自由主义概念的人并没有认真审视他们的前提,交叉检验其有效性,并努力消除其中的认知失调,从而形成一套连贯的哲学立场。哪个家长有时间做这些呢?
这些人中的绝大多数本质上是希望能够做出选择而无需承担这些选择带来的负面后果,而他们提出的论点也正是基于这种诉求,而非与自由意志主义最相符的观点。那么,人们不禁要问,我为什么要在这篇文章中花时间从学术角度探讨这种观点呢?
原因有几个。
首先,即便大多数人并非以捍卫自由意志主义哲学本身为目的进行辩论,他们也常常会抓住那些依赖自由意志主义哲学来为其选择辩护的论点不放。真诚地探讨一个问题,意味着要以最严谨的理性方式对其进行审视。
其次,它表明(我希望如此),认真对待自由主义观点实际上与公共卫生和医学的目标非常相容。
第三,我想明确指出,任何人都没有权利在做出选择的同时免除这些选择所带来的后果,尤其是当这些后果不是由有感知、有智慧的行为者产生的。
第四,我希望尝试提出一种与人们在决定接种疫苗时通常听到和考虑的观点不同的观点。
最后,我认为这次讨论揭示了我们在疫苗接受度方面面临的一个重大认知问题:真正值得探讨的问题往往存在多种合理的立场。我认为,一个立场只有在有事实依据和自洽价值观支撑的情况下才是合理的。但就目前的情况而言,情况并非如此。
实际情况是,这种立场(广义上的拒绝接种疫苗)缺乏可靠的事实依据,而事后用来为其辩护的价值观也自相矛盾。我认为每个人都应该有权持有合理的立场。然而,当前的信息环境不利于实现这一目标。
我在这篇文章开头就指出,任何人的疫苗接种决定本身并不代表其本质上是邪恶的。这是因为每个人都在尽其所能,利用现有信息追求最佳结果。
真正应该让自由意志主义者感到愤慨的是,当前关于疫苗的信息环境如此轻易地阻碍了人们的决策,因为它基于错误的假设。然而,令人惊讶的是,自由意志主义者对那些制造这些错误假设的人却鲜有指责。我想,这或许值得他们反思。
我承认,要严谨地论证这一点,需要比我在此提供的更为详尽的阐述,但考虑到任何内容的深度和篇幅都存在权衡,我更倾向于将此留待以后的文章来探讨。同样,出于类似的原因,我也不打算在这篇文章中讨论疫苗的成功与否,尽管我认为,如果对此观点持有异议,将会严重阻碍任何富有成效的对话,因为它暗示着对话双方缺乏共同的事实基础。
不过,也应该指出的是,接种疫苗本身并不意味着一定会受到疫苗的伤害。严重不良事件极其罕见,绝大多数疫苗接种过程都很顺利。虽然疫苗可预防疾病造成的伤害也具有概率性,但证据确凿地表明,疫苗造成严重伤害的风险远低于其所预防疾病造成严重伤害的风险。
其根本机制在于,结核分枝杆菌需要肺部感染才能在人与人之间传播,而卡介苗无法在呼吸道建立免疫力。但这绝不意味着卡介苗没有价值。例如,它在预防脑膜结核(一种危害极大的疾病)方面非常有效,并且确实能降低结核病的死亡率。 以上概述很有帮助。
情况比较复杂。脊髓灰质炎主要通过粪口途径传播,这意味着阻断传播的关键在于诱导肠道产生免疫力,从而终止脊髓灰质炎病毒的复制和排出。最有效的方法是使用口服脊髓灰质炎疫苗(OPV,含有减毒活脊髓灰质炎病毒株)或通过肠道感染野生脊髓灰质炎病毒。一般来说,单独使用灭活脊髓灰质炎疫苗(IPV)诱导肠道免疫力的效果较差,但并非完全无效 。然而,当 IPV 与 OPV 联合接种时,可以有效地增强肠道免疫力 。这或许可以解释为什么在那些只使用 IPV 的国家,脊髓灰质炎病例大幅下降,甚至被根除 (远超预期,如果保护作用仅限于疫苗接种者)。尽管如此,脊髓灰质炎病毒也可通过呼吸道传播,而灭活脊髓灰质炎疫苗(IPV) 确实能有效诱导上呼吸道对该病毒产生免疫力,这也有助于减少病毒传播。人们认为,在仅依靠 IPV 就消灭了脊髓灰质炎的北欧国家,这种口口相传的传播途径更为重要。目前普遍认为, 仅靠 IPV 不足以根除脊髓灰质炎。
我为什么关心其他人的疫苗接种情况 — Why I care about other people’s vaccination status
Hits: 24