Diphtheria in the United States: Complications, Mortality, and Vaccination Recommendations
什么是白喉?
白喉是一种急性、危及生命且传染性极强的传染病,主要由产毒白喉棒状杆菌引起。 [1,2] 这种革兰氏阳性杆菌会产生一种强效外毒素[白喉毒素(DT)],抑制宿主细胞的蛋白质合成,导致细胞死亡。 [2,3] 该病可表现为呼吸道、皮肤或眼部感染, [3] 其中呼吸道感染最为严重。 [4] 白喉也可能无症状,高达 31%(95%置信区间:18%,55%)的感染者无症状。 [5]
呼吸道感染通常累及前鼻腔、咽、喉和/或扁桃体的黏膜表面;其典型特征是灰色假膜牢固地附着于这些结构的内壁。 [2,3] 假膜延伸至气管支气管树可引起危及生命的呼吸道阻塞。 [2] 在重症病例中,白喉毒素可能被吸收入血并扩散至全身。 [2,3] 这可导致心肌和周围神经系统的毒性损伤,最常见的表现为心肌炎、急性肾病、周围神经病变或多发性神经病变。 [1,3] 这些全身并发症可能很严重。 [3,4] 即使接受适当的治疗和护理,未接种疫苗人群的白喉病死率也为5%至17%; [3] 如果不进行治疗,高达一半的患者无法存活。 [4]
皮肤型白喉表现为皮肤溃疡,常伴有灰白色膜状物。 [1] 虽然通常不会引起严重的全身并发症或死亡,但它可以成为重要的传播源。 [1,4] 白喉的传播途径包括直接接触皮肤病变,以及吸入或直接接触空气中传播的呼吸道或口腔分泌物。 [3] 传染期可持续长达4周,即使是无症状患者也是如此, [3] 但无症状携带者的传染性较低。 [5]
白喉对儿童群体有多严重?
白喉主要影响 15 岁以下儿童,免疫功能低下和未接种疫苗的人群最易感染。 [3] 5 岁以下未接种疫苗的儿童尤其容易发展为重症甚至死亡。 [1] 2020 年一项汇总分析了 266 项研究,发现该年龄组的儿童死于有症状感染的可能性高于 20 岁以上的成年人[RR 1.5 (95% CrI: 1.4, 1.6)]。相比之下,5 至 19 岁儿童的死亡风险低于成年人[RR: 0.8 (95% CrI: 0.8, 0.9)]。 [5]
白喉有哪些症状?
白喉通常在2至5天(范围:1至10天)的潜伏期后出现症状,表现为非特异性上呼吸道症状,包括低热、咽喉痛、头痛、乏力、吞咽困难和颈部淋巴结肿大。咽部和扁桃体逐渐受累的特征是炎症黏膜上形成一层厚厚的、灰色的、粘附的假膜;试图去除假膜通常会引起出血。假膜由红细胞和白细胞、死亡细胞碎片和病原体组成。 [6] 明显的颈部淋巴结肿大可导致典型的“牛颈”外观。 [3,6] 假膜形成导致的呼吸道阻塞是主要的死亡原因。 [6]
就全身表现而言,DT 介导的心肌损伤可导致心室功能障碍、心动过缓、心动过速和完全性房室传导阻滞;传导异常反映窦房结和房室结的严重炎症,即使进行心室起搏也可能致命。 [3] 神经系统并发症可在感染后数天至数月内出现(通常为 10 天至 3 个月),表现为白喉性多发性神经病。临床表现包括软腭麻痹、远端感觉异常、颅神经麻痹、延髓功能障碍、肢体无力、反射减弱或消失、肌张力减退、感觉异常、膈肌麻痹、需要机械通气的呼吸肌无力,以及在严重病例中出现缺氧性神经损伤。 [3]
皮肤白喉表现为慢性、非侵袭性溃疡性皮肤病变,表面覆盖一层灰色膜,通常发生于既往皮肤损伤部位。 [6]
白喉流行时期死亡率有多高?
在广泛接种疫苗之前,白喉是全球儿童死亡的主要原因之一。19世纪末,平均病死率约为52%,这意味着超过一半的临床病例患者死亡。尽管白喉抗毒素和后来的抗生素的引入降低了死亡率,但病死率仍然很高,在20世纪40年代至50年代约为7%,而当时全球每年的病例数超过100万。
疫苗引入后,患病率发生了怎样的变化?
以上数据凸显了在世界卫生组织(世卫组织)于 1974 年在全球范围内推广儿童保护性疫苗接种(包括三剂白喉、破伤风和百日咳联合疫苗(DTP3))之前,白喉死亡率一直居高不下。 [5,7] 1974 年,DTP3 的全球覆盖率不足 5%,到 2019 年上升至 86%,但在新冠疫情爆发后,2024 年下降至 84%。 [7] 下图展示了 1980 年至 2015 年间全球报告的白喉病例数以及全球 DTP3 覆盖率。 [5] 显而易见,随着疫苗接种规模的扩大,全球白喉流行率显著下降。值得注意的是,20 世纪 90 年代中期白喉病例的显著增加反映了前苏联新独立国家爆发的大规模疫情(约 15.7 万例病例和 5000 例死亡)。
图. 1980 年至 2015 年全球白喉病例报告及 DTP3 疫苗覆盖率 [5]
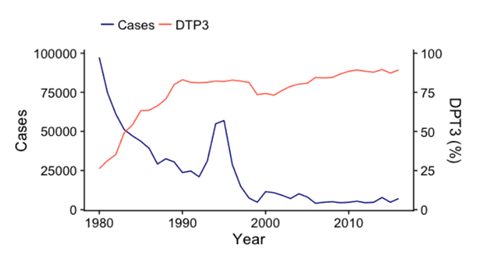
在美国,报告的白喉病例从 1921 年的约 20 万例下降到 1996 年至 2016 年间的仅 13 例,其中最显著的下降发生在 20 世纪 40 年代末期普及儿童白喉疫苗接种之后。 [2] 据美国疾病控制与预防中心(CDC)称,美国最后一例确诊的呼吸道白喉病例发生在 1997 年;此后,报告了少量与国际旅行相关的皮肤白喉病例。 [8]
鉴于感染率较低,是否仍有必要接种疫苗?
美国白喉低流行率是持续开展疫苗接种计划的直接结果, [9] 但这并非停止该计划的理由。疫苗效力高但并非绝对有效,因此群体免疫至关重要。完成三剂含白喉类毒素疫苗的接种后,几乎所有婴儿体内都能产生保护性抗毒素水平(> 0.01 IU/mL)。 [2] 虽然任何抗毒素水平都不能提供完全保护,但既往接种过疫苗的人群感染后症状较轻,致死率也较低。 [2,5] 在上述 2020 年的汇总分析中,完全接种疫苗者与未接种疫苗者的死亡相对风险为 RR 0.07(95%可信区间:0.04,0.10)。此外,疫苗接种产生的免疫力会随时间推移而减弱,0 至 4 岁儿童的保护率为 96%,而成人的保护率则降至 63%。 [5] 因此,建议大约每 10 年接种一次加强针。 [10]
目前针对婴幼儿、儿童和成人的白喉疫苗接种建议是什么?
自美国卫生与公众服务部 (HHS) 发布 2026 年 1 月更新的儿童免疫接种计划以来,白喉疫苗接种建议未发生改变。 [11,12] 这些 2026 年之前的建议是在免疫实践咨询委员会 (ACIP) 的指导下制定的。 [10,13]
2 个月至 6 岁儿童: 接种 5 剂白喉、破伤风和无细胞百日咳(DTaP)疫苗,分别在 2、4 和 6 个月龄(基础免疫)、15 至 18 个月龄(加强免疫)和 4 至 6 岁(加强免疫)时接种。
11 至 12 岁青少年: 单剂破伤风、白喉和无细胞百日咳(TdaP)疫苗。 [10]
年龄≥19岁的成年人 [13] :
- 完成基础免疫程序并在 10 岁及以上时接种 ≥ 1 剂 Tdap 疫苗:此后每 10 年接种一次破伤风和白喉 (Td) 或 TdaP 疫苗。
- 已完成基础免疫接种但未在 10 岁及以上接种 TdaP:接种 1 剂 TdaP,之后每 10 年接种一次 Td 或 TdaP。
- 未接种疫苗或未完成基础免疫接种:
- 按以下方式完成 3 剂基础免疫程序:1 剂 TdaP(首选作为第一剂),4 周后 ≥ 4 周后 1 剂 Td 或 TdaP,以及在第二剂后 6 至 12 个月后 1 剂 Td 或 TdaP。
- 完成基础免疫接种后,此后每 10 年接种一次 Td 或 TdaP 疫苗。
跨专业医疗团队的关键要点
- 医疗团队应认识到,白喉是一种危及生命的疾病,在未接种疫苗的人群中病死率很高,而且白喉可引起严重的全身并发症,包括伴有致命性传导异常的心肌炎、需要机械通气的多发性神经病以及因假膜形成而导致的气道阻塞。
- 医疗团队应该明白,美国白喉的低发病率是持续疫苗接种计划的直接结果,而保持高疫苗接种覆盖率,包括儿童的 5 剂 DTaP 系列疫苗、青少年的 TdaP 加强针以及成人每 10 年的 Td 或 TdaP 加强针,对于防止疾病再次出现至关重要。
Hits: 15
