Contents
Imported Human Rabies — Kentucky and Ohio, 2024
周刊 / 2026 年 1 月 15 日 / 75(2);23–27
Alexandra Barger 1,2 ;Sara F. Margrey 3 ; Allison W. Siu 1,4 ;Ryan Wallace 5 ;Rebecca Earnest 5 ;Molly Frankel 6 ;Hermella Eshete 1,6 ; Carolyn Swisshelm 6 ;Eli Shiltz 7 ;Kimberly Wright 7 ;Arminda Allen 7 ;Lillian A. Orciari 5 ;Crystal M. Gigante 5 ;Rene Condori 5 ;Pamela Yager 5 ;Michael Niezgoda 5 ;Panayampalli S. Satheshkumar 5 ; Douglas Thoroughman 1,4 ; Kathleen Winter 1 ;Kelly Giesbrecht 1 (查看作者单位)
概括
关于这个主题,我们已经了解了哪些信息?
在美国,人类狂犬病病例很少见;大多数病例是由接触家养野生动物引起的。美国居民也可能在国外感染狂犬病,通常是在犬类传播狂犬病的流行地区,通过接触犬只而感染。
这份报告新增了哪些内容?
一名从海地移居美国的男子后来死于在海地感染的由犬只携带的狂犬病毒。狂犬病诊断被延误,且在其医疗护理期间未统一采取标准的感染控制预防措施,导致对三个州的 709 名接触者进行了风险评估,并建议对 60 人进行暴露后预防,其中 88% 为医护人员。
对公共卫生实践有何启示?
及时诊断人类狂犬病对于减少医护人员和其他接触者的潜在感染风险至关重要。建议在所有患者护理过程中采取标准的感染控制预防措施,这有助于预防感染。
摘要
在美国,人类狂犬病病例罕见;大多数病例是由接触家养野生动物引起的。美国居民可能在国外感染狂犬病,通常是在犬类传播狂犬病的流行地区接触犬只。2024 年 11 月,一名来自海地的男子因下肢疼痛和无力进行性加重 8 天而入院肯塔基州一家医院。入院后不久,他出现流涎过多、吞咽困难、躁动,最终发展为呼吸衰竭,需要进行有创机械通气。入院 10 天后,他被转至俄亥俄州一家转诊医院,病情进一步恶化。尽管早期已将狂犬病纳入鉴别诊断,但由于当时正在考虑其他诊断可能性,狂犬病检测被推迟到病程后期。狂犬病检测于入院第 29 天开始,5 天后确诊;患者于当日死亡。核蛋白基因的系统发育分析支持该患者在海地感染了一种犬类传播的狂犬病毒变种。在患者传染期内,共有 709 名可能接触者接受了风险评估;其中 60 人(8%)因接触唾液而被建议接受狂犬病暴露后预防(PEP)。在患者确诊狂犬病之前,其诊疗过程中并未始终如一地执行标准预防措施;在建议接受 PEP 的 60 人中,52 人(88%)为医护人员。如果能够更早地诊断出狂犬病,并始终如一地遵守适用于所有患者诊疗的标准感染控制预防措施,或许可以减少医护人员相关的暴露风险。本病例强调了在临床怀疑狂犬病时尽早咨询公共卫生部门以及普遍遵守标准预防措施的重要性。
介绍
2024 年 11 月,一名居住在美国约 7 个月的海地男子因下肢进行性无力和疼痛,在 4 天内三次前往肯塔基州一家急诊科就诊;他被收治入院,不久后出现躁动和流涎过多。10 天后,由于神经系统进一步恶化,他被转至俄亥俄州的一家转诊医院。尽管在患者住院初期就考虑过狂犬病,但由于没有动物接触史,最初采取了其他诊断,并在数周内未进行狂犬病检测。狂犬病检测于入院第 29 天启动,5 天后,即患者去世当天,美国疾病控制与预防中心(CDC)确诊。分析表明,该病毒与在海地犬只中发现的一种狂犬病毒变种相符,而海地是西半球狂犬病风险最高的国家之一( 1 )。为识别可能接触过患者传染性物质的人员,并根据需要建议进行暴露后预防,开展了广泛的接触者追踪工作。本报告描述了患者的体征和症状、住院过程,以及在确诊狂犬病后开展的后续接触者追踪活动。
调查及结果
临床体征和症状以及首次住院治疗
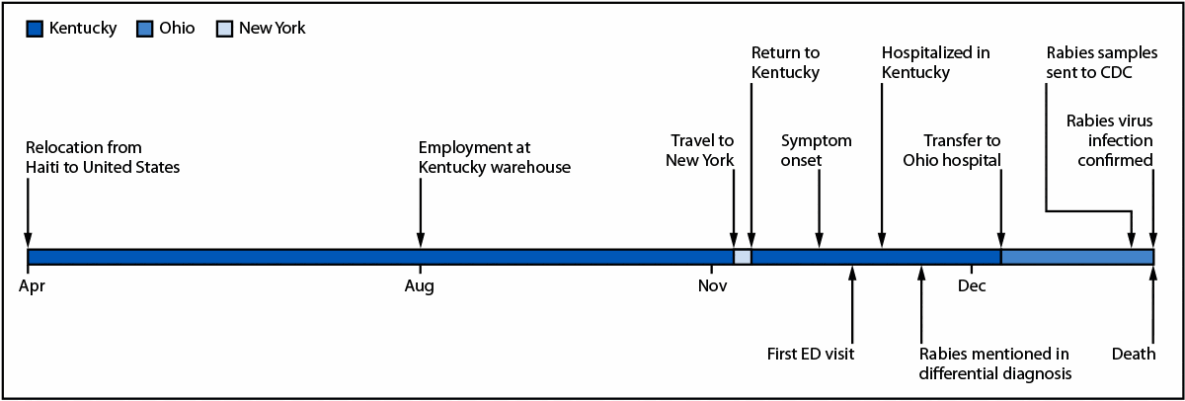
患者的临床和住院过程信息由治疗机构通过当地卫生部门提供。2024 年 4 月,该患者从海地移居美国;同年 8 月,他开始在肯塔基州的一家仓库工作( 图 )。三个月后,即 11 月,他因膝关节和腰背部疼痛 4 天前往当地急诊科(A 医院)就诊。膝关节和脊柱 X 光片检查结果正常,随后出院。当天晚些时候,他再次就诊,双腿疼痛加剧,并伴有恶心和尿频。医生给予静脉输液和止痛药后,再次让他出院。除肌肉骨骼疼痛外,没有其他具体诊断记录。两天后,他再次就诊,主诉头晕和严重的腿部无力,需要搀扶行走。头部 CT 检查结果正常,但腰椎 MRI 显示椎间盘突出;这被认为是神经根病变及其症状的可能原因。他最初拒绝入院,但第二天(入院第一天),他因丧失行走能力、双臂无力并出现呼吸困难,被救护车送回 A 医院。他被收治入院,临床医生会诊神经科和传染病专家后,对其进行了全面评估。入院第二天,他出现流涎过多、吞咽困难和躁动;到入院第三天,神经功能进行性恶化,需要进行气管插管和有创机械通气。
医院程序
入院第 3 天进行的腰椎穿刺脑脊液检测结果显示弓形虫免疫球蛋白 G(IgG)呈阳性;其他所有针对感染性、自身免疫性和肿瘤性病因的检测结果均为阴性。临床医生早在入院第 3 天就将狂犬病纳入鉴别诊断;然而,由于患者当时病情危重,无法回答有关动物接触史的问题,且住院期间接受访谈的家属也表示不知晓任何动物接触史。因此,在没有已知接触史的情况下,最初并未进行狂犬病检测,而是优先考虑其他可能的诊断。腰椎间盘突出最初被认为是导致患者腿部无力的可能原因,但这并不能解释他的其他症状。近期接种的多种疫苗引起了对格林-巴利综合征的怀疑,因此给予静脉注射免疫球蛋白治疗。此外,患者还接受了中枢神经系统弓形虫病的经验性治疗。
转至 B 医院并申请狂犬病检测
入院第 10 天,患者出现癫痫持续状态,需要增加镇静剂用量。入院第 13 天,患者被转至俄亥俄州一家医院(B 医院)接受神经重症监护。由于唾液分泌过多,患者于入院第 16 天接受了唾液腺活检;病理检查发现非特异性炎症。入院第 17 天进行的脑部磁共振成像检查显示缺氧性脑损伤,伴有严重的脑室受压(即由于占位效应导致脑室空间闭塞)和脑干疝。计算机断层血管造影显示无脑血流。
入院第 29 天,B 医院的医生咨询了肯塔基州公共卫生部(KDPH)和俄亥俄州卫生部(ODH),要求进行狂犬病检测。ODH 实验室将血清、脑脊液、唾液和颈部皮肤活检样本送往美国疾病控制与预防中心(CDC)。CDC 于入院第 34 天收到样本,并于当日通过间接免疫荧光法在血清和脑脊液中检测到狂犬病 IgG 和免疫球蛋白 M,以及通过实时逆转录-聚合酶链反应在两份唾液样本中的一份中检测到狂犬病毒 RNA,确诊为狂犬病( 2 , 3 )。患者于入院第 34 天死亡,距症状出现 40 天。
随后采用快速荧光灶抑制试验在血清和脑脊液中检测到狂犬病毒中和抗体。颈项皮肤中的狂犬病毒 RNA 信号低于阳性阈值,因此结果不确定。
狂犬病毒变种的鉴定
死后通过枕骨大孔针吸法采集脑组织样本。抗原分型显示,该样本为狂犬病毒变种,与加勒比海犬和獴中发现的病毒相似。对完整核蛋白基因进行基因组测序和系统发育分析,结果与海地犬中发现的狂犬病毒(世界性分支,海地-多米尼加共和国变种 CAR1a)一致。*
公共卫生应对措施
流行病学调查
在确认狂犬病感染后,肯塔基州公共卫生部 (KDPH)、俄亥俄州卫生部 (ODH)、北肯塔基州卫生部、辛辛那提卫生部和美国疾病控制与预防中心 (CDC) 协调开展了应对活动。这些活动经 CDC 审查,被认定不属于研究范畴,且符合适用的联邦法律和 CDC 政策。参与的卫生机构认为这些活动属于常规公共卫生实践,无需进行人体受试者审查。
海地公共卫生通报和现场调查
狂犬病毒变异分型和测序结果表明,该患者在海地感染了狂犬病,因此无需在美国进行进一步的动物源调查。美国疾病控制与预防中心(CDC)向海地发布了公共卫生通报,建议后续跟进以确定暴露源,并评估其他可能接触过狂犬病动物且需要进行暴露后预防(PEP)的人员。海地国家动物狂犬病监测项目的一个现场调查小组被派往患者家人最后已知的居住地进行面对面访谈。他们的调查没有发现任何明确的动物暴露史。一份关于患者可能被猫抓伤的报告无法证实。此外,该患者曾在海地境内广泛旅行,因此无法确定其狂犬病暴露源。
接触者追踪
医疗保健接触史。 公共卫生官员将传染期定义为症状出现前 14 天至患者死亡( 4 )。暴露定义为患者感染性体液或组织与接触者的黏膜或破损皮肤接触。肯塔基州公共卫生部 (KDPH) 和北肯塔基州卫生部门制定了一项在线风险评估计划,以规范数据收集。A 医院和 B 医院的感染预防专家与公共卫生官员协商,确定了各自机构中可能暴露的员工。一份标准化问卷被发放给 645 名员工,其中 A 医院 451 名,B 医院 194 名( 见表 )。为了收集更多信息,对报告可能接触过泪液、唾液或神经组织的人员进行了电话访谈。访谈中,讨论了可能的暴露详情,包括体液接触的性质和个人防护装备 (PPE) 的使用情况。如果医护人员使用个人防护装备,防止患者的传染性体液与医护人员的粘膜或破损皮肤接触,则该医护人员不被视为暴露于感染之中。
社区接触者。 共确定了 91 名家庭和社区接触者。已联系患者的伴侣、室友和家人,并评估了他们的暴露风险。患者的雇主提供了他在传染期内与其共事的同事名单。公共卫生官员通过电子邮件、电话、短信以及在工作场所分发和邮寄到家中的多语种信件开展了外联工作。他们还联系了患者参加的英语课程的同学和老师,以及在患者传染期内为其接种疫苗的护士。
该患者在传染期早期曾前往纽约停留3天。纽约州卫生部门评估了与其同住的三位亲属的暴露风险,并确定这三人均可能接触过患者的唾液。该患者乘坐飞机出行,最初引发了对其他旅客可能被感染的担忧。然而,当时他并未出现流涎过多或躁动不安的症状,且短途飞行中乘客接触到感染性体液(例如唾液)的风险被认为极低。因此,并未对同机其他旅客进行接触者追踪。
PEP 的建议和管理
在肯塔基州、俄亥俄州和纽约州确定的 736 名密切接触者中,709 人(96%)完成了风险评估,其中 60 人(8%)被认为通过唾液接触暴露于狂犬病病毒,并被建议接受暴露后预防(PEP)。这 60 人包括 645 名医护人员中的 53 人(8%)、全部 7 名家庭密切接触者,以及 57 名其他社区密切接触者中的无一人(见表)。当地公共卫生部门与医院协调,确保狂犬病 PEP 的实施符合免疫实践咨询委员会(ACIP)的指南( 5 )。推荐的 PEP 方案包括在首次就诊时注射一剂人狂犬病免疫球蛋白和一剂狂犬病疫苗,然后在首次接种后的第 3、7 和 14 天分别接种一剂疫苗。各医院的职业健康工作人员负责协调各自员工的 PEP 实施,而社区密切接触者的 PEP 则由当地卫生部门工作人员进行监测。在所有 60 名被建议接受 PEP 的人员中,50 人(83%)完成了疫苗接种程序;六人至少接种了一剂疫苗,但未完成全程接种。公共卫生工作人员审查了每位被建议接受暴露后预防(PEP)的医护人员的电话访谈记录,以确定其暴露情况。在 53 名暴露的医护人员中,有 49 名(92%)如果遵守标准预防措施,则可能避免被建议接受 PEP。其余 4 例由于接触患者的性质,需要采取更严格的预防措施。
讨论
目前仅证实狂犬病可通过器官或组织捐献在人与人之间传播。虽然理论上狂犬病可能由患者传染给医护人员,但尚未有相关记录。然而,由于感染者会通过唾液排出病毒,因此应考虑这些人可能通过接触感染性组织或体液而传染他人。在本病例中,延长的住院时间和对狂犬病诊断的延迟考虑,增加了医护人员接触感染性物质的时间。由于狂犬病在症状出现后几乎必然致命,因此预防至关重要。本病例是美国近代史上规模最大的医疗相关狂犬病暴露调查之一,并提示我们,遵循推荐的感染控制措施(包括使用个人防护装备)以及及早咨询公共卫生部门,或许可以减少不必要的暴露后预防(PEP)用药。
在照护该患者的过程中,医护人员与他的唾液有过广泛的接触。在医疗环境中,狂犬病毒的暴露可能通过患者唾液与医护人员的眼睛、口腔或破损皮肤接触而发生。尽管如此,仅有 8%的受评估者被建议接受暴露后预防(PEP)。标准化的风险评估有助于将 PEP 建议精准地推送给最有可能面临风险的人群,并使未接触过病毒的人群安心,从而减少不必要的 PEP 用药,最大限度地降低其潜在的不良反应和成本。
本次调查中,大多数暴露事件与医疗保健相关(60 例中的 53 例;88%)。建议在护理所有患者时采取标准感染控制预防措施,包括疑似狂犬病患者( 6 , 7 )。使用手套、隔离衣、口罩和护目镜可以预防体液暴露,尤其是在插管和吸痰过程中。尽管所有患者护理都应采取标准预防措施,但本病例中狂犬病诊断延迟以及医护人员对狂犬病传播风险认识不足,可能导致部分医护人员未能采取推荐的预防措施。
在美国,人类狂犬病病例罕见,大多数美国临床医生从未遇到过此类病例( 8 )。因此,由于临床医生对狂犬病缺乏了解或不愿咨询公共卫生部门,狂犬病的诊断可能会被延误或漏诊。尽管在本例患者的早期临床病程中就考虑过狂犬病,但由于需要评估并排除其他更常见且易于检测的疾病,因此暂缓了检测。典型的狂犬病潜伏期约为 3 周至 3 个月,但也有报道称潜伏期可达 1 周至 1 年( 9 )。本例中较长的潜伏期(≥7 个月)降低了临床医生对狂犬病的怀疑。虽然人类狂犬病病例罕见,但该病毒在美国野生动物中仍然呈地方性流行,除夏威夷州外,所有州的哺乳动物均有感染病例报告。各州卫生部门通常配备有经验丰富的狂犬病检测人员,在怀疑狂犬病时应立即咨询相关部门。当怀疑出现狂犬病时,立即咨询公共卫生部门可以防止诊断延误并最大限度地减少暴露风险。
对公共卫生实践的启示
该患者近期从西半球狂犬病高风险国家之一抵达美国,并出现了典型的狂犬病体征和症状。该病例凸显了在怀疑狂犬病诊断时尽早咨询公共卫生专家的重要性。此外,该病例还强调了在所有患者护理活动中坚持标准预防措施以及使用标准化风险评估以确保及时有效应对的重要性。
通讯作者:Alexandra Barger, ABarger@cdc.gov 。
1 肯塔基州公共卫生部; 2 美国疾病控制与预防中心国家州、部落、地方和领土公共卫生基础设施和劳动力中心劳动力发展司; 3 俄亥俄州卫生部; 4 美国疾病控制与预防中心应急响应办公室州和地方应急准备司; 5 美国疾病控制与预防中心国家新发和人畜共患传染病中心高后果病原体和病理学司; 6 肯塔基州弗洛伦斯市北肯塔基卫生部; 7 俄亥俄州辛辛那提市辛辛那提卫生部。
所有作者均已填写并提交国际医学期刊编辑委员会(ICMJE)的利益冲突披露表。金伯利·赖特(Kimberly Wright)报告称,她获得了美国县市卫生官员协会(National Association of County and City Health Officials)的差旅资助,参加为期三天的感染预防教育强化课程,并获得了 2025 年州和地区流行病学家理事会(Council of State and Territorial Epidemiologists)会议的注册资助。未披露其他潜在利益冲突。
* 最近在 《前沿》杂志上描述的加勒比狂犬病毒变种的命名 | 利用分子方法确定海地和多米尼加共和国的狂犬病多样性 。
† 45 CFR 第 46 部分,21 CFR 第 56 部分;42 USC 第 241(d) 条;5 USC 第 552a 条;44 USC 第 3501 条及后续条款。
参考
- Wallace R、Etheart M、Ludder F 等。2010-2015 年海地狂犬病的健康影响及消除狂犬病的最新进展。《美国热带医学与卫生杂志》2017;97(增刊):76-83。https://doi.org/10.4269/ajtmh.16-0647 PMID:29064363
- Gigante CM、Dettinger L、Powell JW 等。LN34 泛狂犬病毒实时 RT-PCR 检测方法在狂犬病死后诊断中的多中心评估。PLoS One 2018;13:e0197074。https://doi.org/10.1371/journal.pone.0197074 PMID:29768505
- 州和地区流行病学家委员会。《人类狂犬病监测病例定义修订》。亚特兰大,佐治亚州:州和地区流行病学家委员会;2011 年 。https://cdn.ymaws.com/www.cste.org/resource/resmgr/PS/10-ID-16.pdf
- Fooks AR, Jackson AC, eds.狂犬病:疾病的科学基础及其治疗。第 4 版。马萨诸塞州剑桥:学术出版社;2020。
- Rupprecht CE、Briggs D、Brown CM 等;美国疾病控制与预防中心。使用简化的(4 剂)疫苗接种方案进行暴露后预防以预防人类狂犬病:免疫实践咨询委员会的建议。MMWR 建议报告 2010;59(第 RR-2 号):1–9。PMID :20300058
- Manning SE、Rupprecht CE、Fishbein D 等;美国疾病控制与预防中心免疫实践咨询委员会。《2008 年美国狂犬病预防:免疫实践咨询委员会的建议》。MMWR 建议报告 2008;57(RR-3):1–28。PMID :18496505
- Garner JS;医院感染控制实践咨询委员会。医院隔离预防指南。《感染控制与医院流行病学》1996;17:53-80。https://doi.org/10.1086/647190 PMID:8789689
- 马云 https://doi.org/10.2460/javma.24.05.0354 PMID:39059444
- Wilson PJ、Rohde RE、Oertli EH、Willoughby RE 编著。狂犬病:临床考虑和暴露评估。第 1 版。纽约州纽约市:Elsevier;2020 年。
缩写 :NA = 不适用;PEP = 暴露后预防。
* 包括工作场所和课堂上的密切接触者(即同事、同学和老师)以及其他社区成员。
†在接受风险评估的人员中。
§ 4 名被建议接受 PEP 的人员(一名医护人员和三名家庭接触者)没有完成 PEP 或接受部分 PEP,尽管当地卫生部门工作人员多次致电。
¶ 至少接受过 1 剂 PEP 疫苗,但未完成疫苗接种系列。
本文建议引用格式: Barger A, Margrey SF, Siu AW, et al. Imported Human Rabies — Kentucky and Ohio, 2024. MMWR Morb Mortal Wkly Rep 2026;75:23–27. DOI: http://dx.doi.org/10.15585/mmwr.mm7502a3 。
MMWR 和 Morbidity and Mortality Weekly Report 是美国卫生与公众服务部的服务商标。
使用商品名称和商业来源仅用于识别,并不意味着美国卫生与公众服务部对此表示认可。
互联网上对非美国疾病控制与预防中心网站的引用是 为方便 MMWR 读者而提供,并不构成或暗示 美国疾病控制与预防中心或美国政府对这些组织或其项目的认可 美国卫生与公众服务部。疾病控制与预防中心不对内容负责。 这些网站上找到的页面 。MMWR 中列出的 URL 地址截至目前有效。 出版日期。
所有《发病率和死亡率周报》( MMWR) 文章的 HTML 版本均由最终校样通过自动化流程生成。此转换过程可能会导致 HTML 版本出现字符转换或格式错误。用户如需打印官方文本、图表和表格,请参阅电子版 PDF 文件( https://www.cdc.gov/mmwr )和/或 MMWR 纸质原件。
有关格式错误的问题或留言应发送至 mmwrq@cdc.gov 。
Hits: 19
- 狂犬病(2025年6月更新)
- 狂犬病 你应该知道的
- 预防和治疗狂犬病的狂犬病疫苗
- 狂犬病可能成为历史
- 看看每种疫苗:狂犬病疫苗
- 阿拉巴马州妇女在从车上卸下杂货时被狂犬病狐狸咬伤:“公共卫生威胁”
- 应对狂犬病
- 全球疫苗免疫联盟将促进全球疫苗免疫联盟、世卫组织和阿联酋50多个国家获得拯救生命的人类狂犬病疫苗
- 美国CDC发布了将狗带入美国的新规定,旨在防止狂犬病
- 全国狂犬病监测方案
- 2024年东帝汶首例狂犬病确诊病例
- WHO实况报道 狂犬病
- 狂犬病
- 狂犬病疫苗接种:给医疗保健提供者的信息
- 特定感染的流行病学和控制:狂犬病
- 狂犬病疫苗接种的注意事项或禁忌症
- ACIP 使用减少(4剂)疫苗计划进行暴露后预防以预防人类狂犬病
- 实施良好的狂犬病暴露后预防方案
- ACIP 使用修改后的暴露前预防疫苗接种计划预防人类狂犬病,美国,2022年
- 西班牙犬类狂犬病免疫保护的影响因素
- 减少犬的进口等待期-对狂犬病恐惧科学合理的变化
- 老年人对狂犬病暴露后预防无应答:挑战和方法
- 狂犬病疫苗的效力、免疫原性和有效性:体外和体内方法
- 狂犬病人免疫球蛋白 (HRIG)
- “震惊”的妇女,超过6,000美元的救命狂犬病治疗账单
- 负鼠感染狂犬病毒对这种病毒在城市环境中的传播敲响了警钟
- 索马里蜜獾感染未报告的首例疑似人狂犬病病例研究
- 两名狂犬病研究人员解释如何保护自己免受这种疾病的侵害
- 临床医生常见的狂犬病问题
- 狂犬病疫苗
- 世界卫生组织关于狂犬病的常见问题
- 狂犬病实况报道
- 狂犬病
- 狂犬病是一种古老的、不可预测的、可能致命的疾病——两位狂犬病研究人员解释了如何保护自己
- 狂犬病疫苗短缺:给卫生专业人员的建议
- 7例被狂犬咬伤者接种狂犬病疫苗的效果观察
- 全球狂犬病风险:狂犬病疫苗短缺期间的实用建议
- 巴西一个土著村庄被蝙蝠掠夺的高风险:警告狂犬病在马卡利人中重新出现
- 评估在澳大利亚蝙蝠狂犬病病毒和狂犬病暴露后预防中血清学的益处
- 蝙蝠处理者的狂犬病暴露前预防
- 基于狂犬病中和抗体水平的狂犬病加强剂时机指南
- 施用狂犬病疫苗和免疫球蛋白
- 为狂犬病暴露后预防开发的单克隆抗体鸡尾酒疗法
- 狂犬病预防处置常见问题解答(成大生物)
- 世界卫生组织狂犬病专家磋商会 第三版报告
- 世卫组织对狂犬病的看法
- 新型狂犬病疫苗
- 狂犬病病毒可以抗强大的天然免疫
- 狂犬病的被动免疫
- 亚洲狂犬病预防
- 秘鲁高风险人群的大规模狂犬病暴露前预防
- 人用狂犬病疫苗
- 野生动物狂犬病疫苗
- 狂犬病和狂犬病疫苗的历史
- 狂犬病的生命周期、传播和发病机制
- 狂犬病暴露后管理指南(英国 2023年1月)
- 2022年印度马哈拉施特拉邦一名幼儿出现临床狂犬病症状后存活
- 第27章:狂犬病
- 狂犬病:问题和答案
- 《狂犬病暴露预防处置工作规范(2023年版)》解读问答
- 狂犬病暴露预防处置工作规范(2023年版)
- 狂犬病
- 狂犬病相关问题解答
- 疾病控制中心加强了对进口狗的狂犬病管理,原因如下
- 关于狂犬病
- 一名加州艺术教师在教室遭遇蝙蝠后死于狂犬病
- WHO 实况报道 动物咬伤 2024年1月
- 疫苗接种和免疫 狂犬病
- 世卫组织推荐皮内途径用于狂犬病暴露后预防
- 狂犬病疫苗:世卫组织立场文件–2018年4月
- WHO实况报道 狂犬病 2024年6月
- 狂犬病-结束忽视, 实现可持续发展目标 被忽视的热带病路线图 2021-2030
- 动物狂犬病
- 宠物主人对疫苗的犹豫越来越多——一位公共卫生专家解释了为什么这很重要
- 兽用狂犬病疫苗
- 何时寻求狂犬病医疗护理
- 猫
- 关于获得人类狂犬病疫苗的社会正义观点
- 评估新的狂犬病暴露后预防(PEP)方案或疫苗
- 卫生和福利部-狂犬病
- 狂犬病暴露后预防用单克隆抗体开发的最新进展:临床开发管线现状综述
- 世卫组织对狂犬病免疫接种的立场 – 2018 年最新情况
- 恐水症:1874 年的狂犬病和改变一切的救命疫苗
- 新的人类狂犬病疫苗正在研发中
- 为什么消除狂犬病?
- 为什么现在要根除狂犬病?
- 狂犬病-NFID
- 为狗接种疫苗 – 它们不会因接种疫苗而患上自闭症
- 宠物主人版 狗的狂犬病
- 猫的狂犬病
- 狂犬病-国际脑炎协会
- 器官移植后如何感染狂犬病?
- 器官移植患者感染狂犬病后死亡
- 人类狂犬病疾病负担:Rabipur®疫苗的潜在预防作用
- 印度东北部农村的狂犬病:强调同一健康方法紧迫性的病例报告
- 狂犬病毒糖蛋白的深度突变扫描确定了突变限制和抗体逃逸突变
- 人类狂犬病:一种治疗方法
- 通过受感染狗唾液污染的隐形眼镜传播狂犬病病毒(病例报告)
- 越南暴露前预防计划中基于灭活 vero 细胞的狂犬病疫苗 (Rabivax-S) 的安全性和免疫原性
- 狂犬病生物制剂在 III 类动物暴露儿科患者中的安全性和临床疗效的前瞻性研究
- 重复狂犬病疫苗接种揭示人类中和抗体的分子趋同
- 狂犬病病毒的感染和预防
- 关于 Zagreb 或 Essen 方案后加强疫苗接种的免疫原性和安全性的 3 期临床试验
- 通过 RABV-G 结构域筛选和异源初免-加强免疫优化狂犬病 mRNA 疫苗功效
- 狂犬病实验室诊断的最新情况
- 三色蝠相关狂犬病毒引起的一例人狂犬病的报道
- 一种核苷修饰的狂犬病mRNA疫苗在小鼠和非人灵长类动物中诱导出持久而全面的免疫反应
- 狂犬病的识别和治疗:病例报告和讨论
- 人类狂犬病的诊断困难:病例报告和文献回顾
- 狂犬病感染的边缘系统症状
- 狂犬病脑炎的生存率
- 人类狂犬病:2016年更新
- 突尼斯一名狂犬病幸存儿童:病例报告
- 肯尼亚蝙蝠携带的Duvenhage病毒导致人类狂犬病死亡:昏迷诱导、氯胺酮和抗病毒药物治疗无效
- 病例报告:狂犬病幸存者长期随访中的神经功能恢复与血清学反应
- 蝙蝠和食肉动物中狂犬病的比较病理学及其对人类溢出影响
- 病例报告:狂犬病生存者:印度病例系列
- 评估人类抗狂犬病疫苗的反应:一种快速、高通量适应性、基于假病毒的中和试验,作为快速荧光病灶抑制试验 (RFFIT) 的替代方案
- 病例报告:狂犬病幸存者长期随访中的神经功能恢复与血清学反应
- 巴西巴伊亚州狂犬病爆发的流行病学与分子分析
- 俄罗斯下诺夫哥罗德地区动物狂犬病(2012-2024年):描述性与预测性流行病学分析
- 巴西东南部一只黑鼠耳蝠(黑鼠耳蝠属物种Myotis nigricans)感染狂犬病病毒、科勒巴尔通体菌以及婴儿利什曼原虫的混合感染情况
- 2013-2023 年悉尼大都会居民狂犬病暴露后治疗:回顾性病例系列分析
- 用肌肉靶向脂质纳米颗粒配制的狂犬病病毒 G 蛋白 mRNA 在小鼠体内的免疫原性
- 关于狂犬病的 One Health Lens:马拉维利隆圭农村狂犬病病毒的人类-蝙蝠相互作用和基因组见解
- 阿根廷低地貘 (Tapirus terrestris) 麻痹狂犬病的首次报告
- 由表达狂犬病糖蛋白的非复制型病毒载体痘苗病毒天坛株改良株(MVA)和腺病毒5型(Ad5)所诱导产生的对狂犬病的保护作用
- 印度野生猫科动物中狂犬病毒的免疫病理与分子筛查:揭示从野外到城市的溢出效应
- 韩国貉 (Nyctereutes procynoide koreensis) 接种了含有 ERAGS-GFP 毒株的新型狂犬病诱饵疫苗的保护性抗体反应
- 宠物护理 疫苗
- 为您的宠物接种疫苗
- 狂犬病感染:如何保护您的孩子
- 新型狂犬病暴露后预防单克隆抗体鸡尾酒疗法的安全性和耐受性
- “愤怒的狂犬病”人类图画案例
- 蝙蝠咬伤
- 研究蝙蝠病毒如何帮助预防人畜共患疾病
- 狂犬病:症状繁多、宿主广泛的恶魔病毒——罗德尼·罗德解读
- 狂犬病的同一健康:不仅适用于动物
- 狂犬病和蛔虫:浣熊相关传染病
- 丽莎病毒 很罕见,但致命。如果蝙蝠咬你怎么办?
- 海地在四个省开展新的疫苗接种运动,加强防治犬类狂犬病
- 家养及其他动物狂犬病病毒感染的挑战:病毒学层面的困惑、惊愕、懊恼与好奇交织
- 双重战斗:狂犬病和蛇咬伤在东南亚的毒害
- 狂犬病在城市无人管理的猫群中爆发 — 马里兰州,2024 年 8 月
- 尼泊尔正力争在2030年前消灭狂犬病,但领导人表示,现在是加大疫苗投资的时候了。
- 现代狂犬病疫苗的诞生历程
- 一种基于mRNA的新型狂犬病病毒多表位疫苗:通过反向疫苗学和免疫信息学进行计算机设计
- 快速荧光灶抑制试验(RFFIT)的验证与评价 —— 作为狂犬病疫苗相对效价间接检测方法的中和抗体定量检测:NIH 试验的替代方案
- 暴露后狂犬病预防失败案例研究
- 2021年明尼苏达州一起经确认的人畜共患病暴露后,疑似因宿主介导导致暴露后预防失败的致命人类狂犬病感染病例
- 给野生动物投喂疫苗:口服狂犬病疫苗的故事
- 降低肯尼亚西部臭名昭著的狗市狂犬病风险
- 印度的狂犬病
- 海地的狂犬病
- 2024年10月至2025年2月,美国发生通过实体器官移植传播狂犬病的病例,该器官移植供体未确诊患有狂犬病
- 两例死亡与狂犬病感染的肾移植有关
- 明尼苏达州一家奶牛场的牛群中爆发狂犬病聚集性疫情——2024年
- 摩洛哥的狂犬病
- 2024年肯塔基州和俄亥俄州输入性人类狂犬病病例
- 2024年明尼苏达州和加利福尼亚州人类狂犬病死亡人数
- 反疫苗人士对宠物狂犬病 RNA 疫苗的虚假宣传
- 新型口服狂犬疫苗能否帮助我们最终终结这种疾病?
- NACI 2026 年 1 月 30 日发布的声明摘要:狂犬疫苗用于暴露前预防 (PrEP) 的最新指南
- 狂犬疫苗的给药途径:数据比较
- 猫会得狂犬病吗?
- 2022-2024年中欧狂犬病疫情再度出现
- 研讨会报告:改进狂犬病血清学方法和程序的标准化